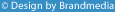Современный взгляд на ключевые аспекты, определяющие эффективность применения CDI
 Современный этап в хирургическом лечении сколиоза начинается с P. Harrington. В 1962 году была опубликована работа (114), в которой автор отразил свой 15-летний опыт: предложил оригинальный инструментарий для коррекции сколиоза, установил критерии определения величины и протяженности первичной дуги, сформулировал основные принципы хирургической коррекции.
Современный этап в хирургическом лечении сколиоза начинается с P. Harrington. В 1962 году была опубликована работа (114), в которой автор отразил свой 15-летний опыт: предложил оригинальный инструментарий для коррекции сколиоза, установил критерии определения величины и протяженности первичной дуги, сформулировал основные принципы хирургической коррекции.В течение десятилетий инструментарий Harrington используется (131, 106, 250, 254, 149, 54, 23, 13, 17) для хирургической коррекции и фиксации сколиотической деформации. Применение методики Harrington для исправления сколиотической деформации создает проблему сглаживания физиологических изгибов позвоночника «flatback syndrome» (69); как показал в дальнейшем опыт, в послеоперационном периоде отмечается и существенная потеря коррекции до 60% (23; 24). Sarwahi с соавт. (216) провели исследование у 21 пациента с «flatback» синдромом, оценивая влияние сагиттального дисбаланса на походку и тазобедренные и коленные суставы, и показали, что уплощение поясничного лордоза приводит к смещению кпереди центра тяжести, что нарушает устойчивость и повышает затраты энергии при движении; развиваются компенсаторные механизмы, целью которых является поддержание позы, уменьшение повреждающего действия нагрузки на суставы. Т.о., уплощение поясничного лордоза является не только причиной боли в спине (240), нарушения положения туловища в пространстве и походки, но и создает неблагоприятные условия повышенной нагрузки на тазобедренные и коленные суставы с развитием в них дегенеративно-дистрофических изменений.
 В 1982 году Eduardo R. Luque представил две работы «Paralytic scoliosis in growing children» (158) и «Segmental Spinal Instrumentation for Correction of Scoliosis» (157). Автор считал, что позвоночник, будучи структурой сегментарной, должен быть фиксирован на каждом уровне, тогда сила, приложенная к позвоночнику в целом будет равномерно распределятся на все сегменты, и можно рассчитывать получить жесткую фиксацию без дополнительной наружной иммобилизации. Основываясь на этих принципах, Luque предложил сегментарный инструментарий. Основными преимуществами метода являются получение хорошей коррекции во фронтальной плоскости (123, 253), сохранение сагиттального профиля и отсутствие необходимости в послеоперационной внешней иммобилизации (167). К недостаткам относится возможность повреждения содержимого позвоночного канала при большом количестве проволочных петель (125, 167, 253, 237, 60, 119, 236) как непосредственно в момент проведения, так и в позднем послеоперационном периоде при нарушении целостности проволоки и ее миграции, раздражение вследствие неправильного расположения, развитие остеобластических процессов вокруг импланта (159). Эти данные подтверждены и в экспериментах на биологических моделях (188). В 1987 году Scoliosis Research Society (цит по 101) сообщили о 0,26% неврологических осложнений у пациентов, получивших хирургическое лечение; в 39% из них причиной была поддужечная проволока.
В 1982 году Eduardo R. Luque представил две работы «Paralytic scoliosis in growing children» (158) и «Segmental Spinal Instrumentation for Correction of Scoliosis» (157). Автор считал, что позвоночник, будучи структурой сегментарной, должен быть фиксирован на каждом уровне, тогда сила, приложенная к позвоночнику в целом будет равномерно распределятся на все сегменты, и можно рассчитывать получить жесткую фиксацию без дополнительной наружной иммобилизации. Основываясь на этих принципах, Luque предложил сегментарный инструментарий. Основными преимуществами метода являются получение хорошей коррекции во фронтальной плоскости (123, 253), сохранение сагиттального профиля и отсутствие необходимости в послеоперационной внешней иммобилизации (167). К недостаткам относится возможность повреждения содержимого позвоночного канала при большом количестве проволочных петель (125, 167, 253, 237, 60, 119, 236) как непосредственно в момент проведения, так и в позднем послеоперационном периоде при нарушении целостности проволоки и ее миграции, раздражение вследствие неправильного расположения, развитие остеобластических процессов вокруг импланта (159). Эти данные подтверждены и в экспериментах на биологических моделях (188). В 1987 году Scoliosis Research Society (цит по 101) сообщили о 0,26% неврологических осложнений у пациентов, получивших хирургическое лечение; в 39% из них причиной была поддужечная проволока.Учитывая достоинства и недостатки этих методов, в отделении патологии позвоночника ГУН ЦИТО им. Н.Н. Приорова применяли одновременно дистрактор Harrington и стержень Luque, используя различные варианты их сочетания с дополнительным проведением проволоки. Такой способ позволял в большей степени корригировать позвоночник во фронтальной плоскости и сохранять достигнутую коррекцию (7, 23). В поиске альтернативных методов сегментарной фиксации, которые являлись бы столь же жесткими и сильными как подламинарная техника, но более безопасными, была описана техника межостистой фиксации проволокой (204, 84, 85), проведение проволоки под поперечные отростки (244). В начале 80-ых годов Dubousset J. в соавторстве с Craf H., Hecquet J. (64) разработали концепцию трехмерных межсегментарных и пространственных взаимоотношений элементов позвоночного столба и опубликовали основные ее положения. Рассмотрение позвоночника в аспекте трехплоскостного сегментарного строения привело к расширению взглядов на основные принципы приложения корригирующих воздействий к элементам позвонков и, как практическая реализация положений теории, реализовалось разработкой стратегии сегментарной трехплоскостной коррекции деформации позвоночника и спинального инструментария для ее технического осуществления.
 В 1982 году Cotrel и Dubousset предложили дорсальную систему для коррекции и фиксации позвоночника. Разработка системы велась с начала 80-ых годов; в 1983 году выполнена самая первая операция, в 1984 году была выполнена операция проф. Dubousset J. с использованием CDI по классической методике (с изгибом стержня и деротационным маневром); по предложению R. Camille в систему дополнительно введен транспедикулярный винт. К 1988 году накопились данные, достаточные для формулирования первых выводов, и Cotrel Y., Dubousset J., Guillaumat M. опубликовали работу (63), в которой представили новую универсальную сегментарную систему инструментария для хирургии позвоночника, позволяющую путем сегментарной селективной дистракции и компрессии, и деротационным маневром производить трехплоскостную коррекцию деформации, обеспечивающую жесткую фиксацию, устраняющую необходимость использования внешней иммобилизации в послеоперационном периоде. Во фронтальной плоскости может быть достигнута коррекция, в то время как требуемая форма в сагиттальной плоскости восстанавливается или поддерживается: инструментарий формирует или корригирует грудной кифоз, сохраняет сегментарный и общий поясничный лордоз, предупреждает развитие «flatback» синдрома (63, 149). Система была представлена стержнями с резной поверхностью, на которые фиксировались крючки и винты (с открытым или закрытым корпусом) в различных положениях, на различных уровнях и с различной степенью ротации. Два устройства для поперечной тракции включались в фиксацию для придания жесткой прямоугольной конфигурации системе и обеспечивая высокую стабильность, что в последующем подтвержено в биомеханических исследованиях (93). Значительные преимущества CDI в сравнении с инструментарием Harrington-Luque в коррекции во фронтальной и сагиттальной плоскостях показаны и на клиническом материале (258, 95).
В 1982 году Cotrel и Dubousset предложили дорсальную систему для коррекции и фиксации позвоночника. Разработка системы велась с начала 80-ых годов; в 1983 году выполнена самая первая операция, в 1984 году была выполнена операция проф. Dubousset J. с использованием CDI по классической методике (с изгибом стержня и деротационным маневром); по предложению R. Camille в систему дополнительно введен транспедикулярный винт. К 1988 году накопились данные, достаточные для формулирования первых выводов, и Cotrel Y., Dubousset J., Guillaumat M. опубликовали работу (63), в которой представили новую универсальную сегментарную систему инструментария для хирургии позвоночника, позволяющую путем сегментарной селективной дистракции и компрессии, и деротационным маневром производить трехплоскостную коррекцию деформации, обеспечивающую жесткую фиксацию, устраняющую необходимость использования внешней иммобилизации в послеоперационном периоде. Во фронтальной плоскости может быть достигнута коррекция, в то время как требуемая форма в сагиттальной плоскости восстанавливается или поддерживается: инструментарий формирует или корригирует грудной кифоз, сохраняет сегментарный и общий поясничный лордоз, предупреждает развитие «flatback» синдрома (63, 149). Система была представлена стержнями с резной поверхностью, на которые фиксировались крючки и винты (с открытым или закрытым корпусом) в различных положениях, на различных уровнях и с различной степенью ротации. Два устройства для поперечной тракции включались в фиксацию для придания жесткой прямоугольной конфигурации системе и обеспечивая высокую стабильность, что в последующем подтвержено в биомеханических исследованиях (93). Значительные преимущества CDI в сравнении с инструментарием Harrington-Luque в коррекции во фронтальной и сагиттальной плоскостях показаны и на клиническом материале (258, 95). В России о результатах применения CDI сообщено в 1999 году. Ветрилэ С.Т. с соавт. (7) представили результаты оперативного лечения 24 пациентов и показали существенные преимущества данной системы в сравнении с предшествующими методиками: жесткая многоуровневая фиксация, сохранение физиологических изгибов в сагиттальной плоскости. Авторы из Новосибирского НИИТО (14) предсказывали, что значительная степень коррекции многоплоскостной деформации, жесткость фиксации, исключающая большую потерю коррекции и позволяющая рано мобилизовать пациентов, хороший косметический эффект, удобство и функциональность инструментария с точки зрения хирурга, приведут к широкому использованию данного инструментария. В настоящее время система Cotrel- Dubousset применяется более чем в 80 странах мира. Таким образом, дорсальная коррекция деформации и металлофиксация позвоночника в лечении диспластического сколиоза наcчитывает 50-летнюю историю, 25 из которых применяется инструментарий Cotrel- Dubousset. Мы сравнили данные литературы о возможностях инструментария Cotrel- Dubousset по нескольким критериям.
Сводная таблица литературных данных относительно степени послеоперационной коррекции во фронтальной плоскости.
|
автор |
источник |
количество пациентов |
исходная средняя величина деформации |
величина деформации после операции |
средняя степень послеоперационной коррекции |
|
Cotrel Y., |
63 |
250 |
60° |
- |
66% |
|
Birch |
41 |
25 |
57° |
23° |
50% |
|
Grey |
109 |
10 |
51° |
15° |
- |
|
Takahashi |
234 |
30 |
52° |
24° |
- |
|
Tredwell |
243 |
35 |
58° |
19° |
- |
|
Cheung, Luk |
56 |
- |
58° |
24° |
57% |
|
Klepps |
136 |
- |
61º±10º |
26º±8º |
56% |
|
Delécrin |
75 |
58 |
58,5° |
23,1° |
61,16% |
|
Lenke, |
149 |
95 |
54º |
23º |
57% |
|
Cundy |
67 |
- |
48,1º |
16,2º |
67% |
|
Thompson |
238 |
30 |
- |
- |
68% |
|
Puno |
202 |
- |
- |
- |
69,4% |
|
Delorme |
76 |
39 |
- |
- |
грудная дуга - 49% |
|
Hamill |
113 |
- |
- |
- |
45% |
|
Barr |
34 |
39 |
- |
- |
грудная дуга - 64% |
|
Ветрилэ С.Т. |
7 |
24 |
- |
- |
38,1° |
|
Ветрилэ С.Т. |
2004г |
50 |
73,6°±17,63º |
- |
59,8% |
|
Михайловский М.В. |
14 |
24 |
60,6° |
30,9° |
- |
|
Suk |
232 |
40 |
45º |
21º |
55,2% (проксимальная дуга) |
|
Jonge T., |
126 |
306 |
- |
- |
67,1% |
Cotrel Y., Dubousset J., Guillaumat M. (63) (1988) в первой работе, проанализировав результат лечения около 250 пациентов, показали, что средняя степень послеоперационной коррекции составляет 66% (при исходной средней величине угла 60°). Lenke, Bridwell, Baldus (149) оценили результат сегментарной фиксации позвоночника инструментарием Cotrel-Dubousset у 95 пациентов и идиопатическим сколиозом. Средняя величина дуги - 54º (38-138). Через неделю после операции по рентгенограмме стоя средняя величина дуги - 23º (0-52). При оценке в отделенном периоде средняя величина дуги - 28º (8-69). Т.о. средняя коррекция составила 57% в раннем послеоперационном периоде (62% - поясничные и грудопоясничные деформации, 50% при грудных деформациях, 39% при больших грудных дугах) и 48% отдаленном периоде. Средняя величина коррекции инструментарием CD по данным других сообщений составляет около 50% (41, 63, 110). Delorme (76) (1996) с использованием CD инструментария прооперировал 39 пациентов; средняя коррекция грудной дуги 49%, поясничной – 57%; в 2000 году этот автор приводит следующие данные: коррекция грудной и поясничной дуг 49% и 51% соответственно.
Многие исследователи отмечают зависимость степени послеоперационной коррекции от выбора элементов металлоконструкции (крючки или винты) (113, 34, 232). В 2002 году Jonge T., Dubousset J.F (126) провели изучение результатов хирургического лечения CDI (использовались только крючки) 306 пациентов с идиопатическим сколиозом. Средняя коррекция во фронтальной плоскости составила 67,1% (для грудных деформаций – 69%, для грудопоясничных – 65%, для поясничных 71%; при комбинированных деформациях грудная дуга корригировалась на 64%, поясничная на 67%). По данным Михайловского (15), проанализировавшего зарубежную литературу, получены следующие средние данные: коррекция грудной дуги 55,7% (с 55,6° до 24,6°) (по данным 23 авторов), поясничной противодуги – 55,2% (47,3° - 21,2) (по данным 18 авторов). Т.о., степень послеоперационной коррекции во фронтальной плоскости инструментарием CD высока, варьирует от 50% до 72%, зависит от типа деформации и используемых элементов металлоконструкции. Однако, важно подчеркнуть, что такие результаты показаны при средней величине первичной дуги 50º- 60º.
Сагиттальный профиль
 Сагиттальному профилю деформированного позвоночника исследователи всегда уделяли внимание, придавая большое значение изменениям в сагиттальной плоскости, определяющим патогенез заболевания. Типичной для сколиоза считается лордосколиотическая деформация в грудном отделе (79, 249); Whitaker (252) даже указывал, что гиперкифоз при сколиотической деформации настолько не типичен, что требует исключения других причин развития деформации, в частности, заболеваний нервной системы (сирингомиелии, мальформации Chiari, тонзилярной эктопии). Именно изменения в сагиттальной плоскости – лордозирование грудного отдела - оказывают влияние на функцию органов грудной полости (256, 222, 183, 126, 179, 186, 132, 122, 260, 96, 99, 160). Winter (256) (1975) описал результат хирургической коррекции 5 пациентов с идиопатическим грудным лордосколиозом и нашел прямую зависимость между степенью коррекции в сагиттальной плоскости и степенью улучшения функции легких, что согласуется и с данными последних исследований (3). И, хотя некоторыми авторами жесткая корреляция не подтверждается, но зависимость имеет место (149). Wicart (цит. по 126) описал 13 пациентов, у которых при выраженном лордосколиозе тела позвонков оказывали прямое механическое давление на легочные поля с последующим развитием пневмонии, ателектаза.
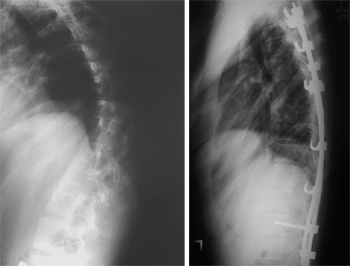
Сагиттальному профилю деформированного позвоночника исследователи всегда уделяли внимание, придавая большое значение изменениям в сагиттальной плоскости, определяющим патогенез заболевания. Типичной для сколиоза считается лордосколиотическая деформация в грудном отделе (79, 249); Whitaker (252) даже указывал, что гиперкифоз при сколиотической деформации настолько не типичен, что требует исключения других причин развития деформации, в частности, заболеваний нервной системы (сирингомиелии, мальформации Chiari, тонзилярной эктопии). Именно изменения в сагиттальной плоскости – лордозирование грудного отдела - оказывают влияние на функцию органов грудной полости (256, 222, 183, 126, 179, 186, 132, 122, 260, 96, 99, 160). Winter (256) (1975) описал результат хирургической коррекции 5 пациентов с идиопатическим грудным лордосколиозом и нашел прямую зависимость между степенью коррекции в сагиттальной плоскости и степенью улучшения функции легких, что согласуется и с данными последних исследований (3). И, хотя некоторыми авторами жесткая корреляция не подтверждается, но зависимость имеет место (149). Wicart (цит. по 126) описал 13 пациентов, у которых при выраженном лордосколиозе тела позвонков оказывали прямое механическое давление на легочные поля с последующим развитием пневмонии, ателектаза.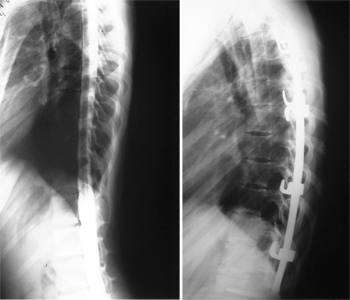 Восстановление правильного сагиттального баланса одно из важных требований в хирургической коррекции сколиоза. Хотя, при оценке коррекции после оперативного лечения, акцент делается на изменение во фронтальной плоскости, в последние годы стало очевидно, что в отдаленном периоде основные проблемы позвоночника связаны с нарушениями в сагиттальном балансе. Так описан синдром «фиксированного сагиттального дисбаланса», развивающийся вследствие уплощения поясничного лордоз после фиксации сегментарным инструментарием (CDI, Isola) и проведения в этом отделе дистракции (42). Известно, что окончание фиксации на уровне вершины кифоза приводит к формированию кифоза переходной зоны (206). Т.о., формирование гармоничного сагиттального профиля представляется не менее важной задачей, чем достижение хорошего баланса во фронтальной плоскости, а может быть - и более важной (126, 205). И хотя кифоз с механической точки зрения для жесткости позвоночника является невыгодным положением (187), но позвоночник не является механически жесткой опорной структурой, поэтому имеет физиологические изгибы в сагиттальной плоскости, формирование или сохранение которых является целью хирургической коррекции. Уплощение поясничного лордоза снижает амортизационные свойства позвоночника, что приводит к раннему развитию дегенеративно-дистрофических изменений и болевого синдрома (причиной которого является напряжение экстензоров бедра и мышц спины с целью установления баланса в вертикальном положении) ниже зоны фиксации (126), а восстановление правильного сагиттального профиля является предохранением от дегенеративных изменений в нижнепоясничном нефиксированном отделе позвоночника и обеспечивает качество жизни пациентов, сходное с общей популяцией (195). Многие авторы подчеркивают, что нет однозначного определения понятия нормальный кифоз (126, 21). Определялись значения от 20° до 40° (212, 43), от 30° до 50° (225), от 20° до 45°-50° (40).
Восстановление правильного сагиттального баланса одно из важных требований в хирургической коррекции сколиоза. Хотя, при оценке коррекции после оперативного лечения, акцент делается на изменение во фронтальной плоскости, в последние годы стало очевидно, что в отдаленном периоде основные проблемы позвоночника связаны с нарушениями в сагиттальном балансе. Так описан синдром «фиксированного сагиттального дисбаланса», развивающийся вследствие уплощения поясничного лордоз после фиксации сегментарным инструментарием (CDI, Isola) и проведения в этом отделе дистракции (42). Известно, что окончание фиксации на уровне вершины кифоза приводит к формированию кифоза переходной зоны (206). Т.о., формирование гармоничного сагиттального профиля представляется не менее важной задачей, чем достижение хорошего баланса во фронтальной плоскости, а может быть - и более важной (126, 205). И хотя кифоз с механической точки зрения для жесткости позвоночника является невыгодным положением (187), но позвоночник не является механически жесткой опорной структурой, поэтому имеет физиологические изгибы в сагиттальной плоскости, формирование или сохранение которых является целью хирургической коррекции. Уплощение поясничного лордоза снижает амортизационные свойства позвоночника, что приводит к раннему развитию дегенеративно-дистрофических изменений и болевого синдрома (причиной которого является напряжение экстензоров бедра и мышц спины с целью установления баланса в вертикальном положении) ниже зоны фиксации (126), а восстановление правильного сагиттального профиля является предохранением от дегенеративных изменений в нижнепоясничном нефиксированном отделе позвоночника и обеспечивает качество жизни пациентов, сходное с общей популяцией (195). Многие авторы подчеркивают, что нет однозначного определения понятия нормальный кифоз (126, 21). Определялись значения от 20° до 40° (212, 43), от 30° до 50° (225), от 20° до 45°-50° (40).Lenke с соавт. (149) нормальным сагиттальным контуром считали грудной кифоз 30°-35º, поясничный лордоз - 50º. Jonge T., Dubousset J.F (126) нормальной величиной грудного кифоза считают 20°-40°, поясничного лордоза – 20°-60°. Данных взглядов придерживаемся и мы. Cotrel Y., Dubousset J., Guillaumat M. (63) показали, что при коррекции сколиотической деформации CDI во всех случаях удалось перевести гиполордоз в нормальный по величине кифоз (до 20°-30°). Данные о формировании грудного кифоза и коррекции поясничного кифоза или сохранении нормального сагиттального профиля приводятся во всех работах, описывающих применение CDI в лечении сколиоза (41, 44, 67, 149, 76, 109, 234, 75, 205, 77, 26, 7, 14). По данным анализа зарубежной литературы (15) коррекция грудного кифоза в среднем с 18,6° до 24,6°, поясничного лордоза – 40,3°- 42,5°.
Применение CDI с использованием деротационного маневра обеспечивает значительную коррекцию в сагиттальной плоскости, позволяет сформировывать или сохранять существующий нормальный грудной кифоз и поясничный лордоз без развития сегментарного гиперлордоза ниже зоны фиксации и развития ретролистеза последнего фиксированного позвонка. Важно подчеркнуть, что в процессе деротационного маневра плоскость максимальной деформации меняет свое положение, и именно этому изменению ряд исследователей придают особо важное значение (77): изменения, отмеченные в ориентации плоскости максимальной кривизны, которая смещалась в сторону сагиттальной плоскости - очень важны, потому что они представляет реальную глобальную трехплоскостную коррекцию в форме позвоночника, которая становится более сагиттализирована, т.е. сколиотическая деформация трансформируется в нормальную сагиттальную, грудной кифоз и поясничный лордоз, и более важными являются изменения ориентации этой плоскости, нежели объективные и абсолютные величины угла Cobb.
Мобильность деформации
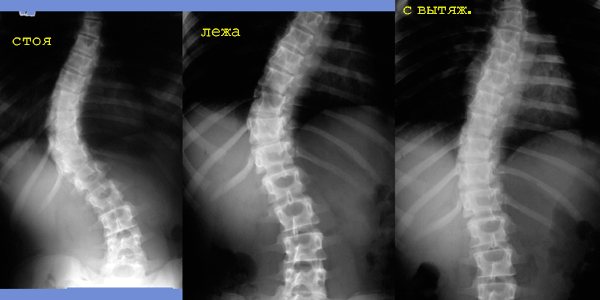 Много способов рентгенологической оценки мобильности деформации существует: сравнение рентгенограмм стоя и лежа (247, 86), лежа или стоя с активным боковым наклоном (135, 53, 146, 149), лежа с пассивным боковым наклоном (232, 124), с вытяжением (196, 247, 86, 146), лежа на животе с мануальным давлением на области вершины дуги и противодуги (86, 135, 149), лежа на боку с валиком под вершину деформации (56, 156).
Много способов рентгенологической оценки мобильности деформации существует: сравнение рентгенограмм стоя и лежа (247, 86), лежа или стоя с активным боковым наклоном (135, 53, 146, 149), лежа с пассивным боковым наклоном (232, 124), с вытяжением (196, 247, 86, 146), лежа на животе с мануальным давлением на области вершины дуги и противодуги (86, 135, 149), лежа на боку с валиком под вершину деформации (56, 156).Первым рентгенограммы в положении стоя и лежа сравнил Risser J.S. (209) для определения прогноза прогрессирования сколиотической деформации. Для этой же цели А.И. Казьминым предложен «индекс стабильности» (11). В положении пациента лежа устраняется воздействие по оси позвоночника силы гравитации, что определяет некоторую коррекцию деформации, а в положении на животе коррекция увеличивается до 31% (196). Рентгенограммы в положении лежа используются для оценки естественной мобильности, но не дают представления о максимальной мобильности (241).
В 1982 году E.R. Luque в стандартное предоперационное обследование добавил рентгенограммы с наклонами, с вытяжением (157). Рентгенограммы с вытяжением являются в настоящее время классическим методом оценки мобильности позвоночника и единственным для пациентов с нейромышечными заболеваниями (Lonstein, 1987; цит. по 247). Для выполнения рентгенограммы с вытяжением (235) величина прикладываемой для тракции силы должна быть равна половине веса тела пациента (но не более 30 кг); в общем, степень силы должна быть по возможности максимальна (но без развития осложнений), поскольку кратковременное воздействие юными пациентами обычно хорошо переносится. Исследователи (196) ставят много интересных вопросов: должно ли вытяжение ограничиваться толерантностью пациента к боли? Если это так, то должна ли это быть боль в верхней челюсти, боль в месте приложения контрвытяжения, боль в позвоночнике или боль другой локализации? Как учесть силу доктора, выполняющего вытяжение? Ведет ли вытяжение к большей коррекции элементов позвоночника, которые менее подвержены влиянию мягких тканей и костной ригидности? Требуется ли время для вызывания этого эффекта? Также точно неясно, куда должно прикладываться внешнее усилие. Тянуть ли пациента руками, подвешивать ли косо или вертикально за голову или за верхние конечности, использовать ли тракционные рамы? (235). В литературе неоднократно подчеркивается необходимость в стандартизации метода выполнения тракционной рентгенографии для получения сопоставимых данных (235); отрицательным моментом является радиационное воздействие на врача, выполняющего процедуру (56).
Еще Moe J.H. (1972) (175) рекомендовал использовать рентгенограммы с вытяжением для определения корригируемости больших деформаций. В 1990 году White и Panjabi (цит. по 196), основываясь на исследовании биомеханических характеристик позвоночника, показали, что для тяжелой деформации коррекционные возможности при аксиальной нагрузке увеличиваются с увеличением деформации; поперечная нагрузка (корригирующий момент при рентгенограммах с наклоном) с увеличением деформации дает меньшую коррекцию. Крайняя точка 53º, где уравновешиваются оба корригирующих момента. Т.о., деформации более 53º лучше корригируются тракцией по оси позвоночника, тогда как деформации менее 53º эффективнее исправляются под действием поперечно направленной силы. Сходные выводы на клиническом материале получили Polly (196), Vaughan (247).
King с соавт. (131) использовал рентгенограммы лежа с боковыми наклонами для определения мобильности грудной и поясничной дуг деформации и решения вопроса об уровне и протяженности фиксации. Их рекомендации были стандартом до внедрения полисегментарных систем, и до настоящего времени использование рентгенограмм лежа с боковым наклоном для исследования предоперационной мобильности позвоночника являлось «золотым стандартом» (198, 131, 232, 41, 51, 109, 143, 16) а некоторые авторы (16) по данным этого исследования дифференцируют мобильные и ригидные деформации. Однако остается открытый вопрос:- что представляет собой правильно выполненная рентгенограмма с боковым наклоном? Стандартизированное их выполнение представляет также значительные сложности, поскольку основную роль в принятии указанного функционального положения играет активное мышечное усилие пациента, которое трудно контролировать (136, 156). Некоторые исследователи (196) считали правильно выполненной рентгенограмму, когда реберная дуга касалась крыла подвздошной кости; форсированный боковой наклон необходимо применять у пациентов с нейро-мышечными заболеваниями (McСarthy (цит. по 196)) и в других ситуациях, когда пациент не может выполнить активный боковой наклон (ментальные проблемы (156)). Показано, что методы тракционной рентгенографии и рентгенограммы лежа с боковыми наклонами дают сравнимые результаты в оценке корригируемости деформации и высоко коррелируют между собой (0,93 для грудных деформаций, 0,85 – для поясничных) (235, 86, 149).
Расчеты по рентгенограммам в различных положениях позволяют врачу выбрать уровень и протяженность фиксации, однако, предсказывать результат хирургического лечения с использованием современного сегментарного инструментария (156, 196) они не позволяют. Для этих целей исследовались и предлагались новые способы оценки мобильности позвоночника (135, 149, 146). Высокую корреляцию (0,82, т.е.±10º) величины дуги до оперативного лечения на рентгенограммах лежа с вытяжением и после операции для грудных деформаций показали Takahashi S., Passuti N. (235). Анализ отдаленных результатов лечения выявил высокую степень корреляции между величиной угла грудной дуги на этапе предоперационного обследования на рентгенограммах лежа с вытяжением, и потерей коррекции в отдаленном периоде (0,65 для грудных деформаций, 0,45 – для поясничных).
Результат хирургической коррекции сколиотической деформации, основанный только на степени коррекции, без учета предоперационной мобильности деформации не является комплексным. «Степень коррекции» дает представление о величине коррекции деформации, достигнутой в каждом индивидуальном наблюдении, но не позволяет сравнивать, оценивать различные клинические случаи, поскольку не учитывается исходная мобильность деформированного позвоночника. Различия между средней коррекцией, показанной в серии пациентов, оперированных различным инструментарием, могут быть обусловлены особенностями групп пациентов, их неравной исходной мобильностью, и вовсе не отражают различия в хирургической технике или особенности инструментария.
Индексы
Cheung, Luk (1997) (56) представили новый метод оценки мобильности позвоночника по рентгенограммам лежа на боку на дополнительной опоре. Такое положение пациента устраняет воздействие по оси позвоночника гравитационных и постуральных сил. Рентгенограммы лежа на боку на дополнительной опоре дают большую коррекцию деформации, просты в выполнении, воспроизводимы, не требуют приложения мышечной сила пациентом. Было показано, что они точно предсказывают коррекционные возможности грудных сколиозов с использованием современного сегментарного инструментария. Важно подчеркнуть, что с помощью этого метода исследования авторы определяли показания к переднему релизу: если большие ригидные деформации в положении при этом исследовании корригируются до 40º и менее, показаний для дискэктомии нет, а полученная после операции коррекция дает хороший клинический и косметический эффекты.
Klepps (136) провел исследование с целью определить максимально эффективный предоперационный рентгенологический метод для оценки мобильности во фронтальной проекции путем сравнения предоперационной и постоперационной коррекции у 46 пациентов. Автор приходит к заключению, что для достижения максимальной предоперационной коррекции и оценки мобильности рентгенограммы лежа с боковыми наклонами на дополнительной опоре должны применяться для главной грудной кривизны, тогда как рентгенограммы лежа с боковыми наклонами должны использоваться для верхней грудной, грудопоясничной и поясничной деформаций. Т.о., по данным литературы, наиболее эффективным методом оценки мобильности является рентгенограмма, выполненная в положении лежа на боку на дополнительной опоре, однако, для тяжелых деформаций эффективным остается метод с вытяжением по оси позвоночника.
Декомпенсация
.gif) Декомпенсация (229, 247, 192, 232), или дисбаланс позвоночника, возможная проблема при коррекции сколиотической деформации. Причинами развития декомпенсации могут быть: гиперкоррекция грудной дуги, особенно, если значительная ее коррекция не сопровождается коррекцией поясничной дуги, и противодуга становиться больше первичной грудной после операции (45, 202, 165, 238, 149), селективная фиксация грудной деформации (45, 149, 202). Однако, феномен декомпенсации окончательно не ясен, и другие причинные факторы могут иметь место: неправильный выбор протяженности фиксации и уровней установки крючков; деротационный маневр CDI (45, 149, 206, 238, 223), ротация нефиксированных сегментов (242, 259). Thompson (238) считает, что необходимо избегать коррекции больших деформаций более значений предоперационной мобильности и ограничивать коррекцию следующим образом: форма стержня по вогнутой стороне грудной дуги должна повторять степень изгиба позвоночника, отмеченную при рентгенографии лежа с боковым наклоном в сторону, соответствующую выпуклой стороне деформации дуги и противодуги. Фиксация должна вовлекать как можно меньше позвоночных сегментов, по возможности избегая мобильные нейтральные позвонки, для предотвращения передачи торсии на поясничную противодугу.
Декомпенсация (229, 247, 192, 232), или дисбаланс позвоночника, возможная проблема при коррекции сколиотической деформации. Причинами развития декомпенсации могут быть: гиперкоррекция грудной дуги, особенно, если значительная ее коррекция не сопровождается коррекцией поясничной дуги, и противодуга становиться больше первичной грудной после операции (45, 202, 165, 238, 149), селективная фиксация грудной деформации (45, 149, 202). Однако, феномен декомпенсации окончательно не ясен, и другие причинные факторы могут иметь место: неправильный выбор протяженности фиксации и уровней установки крючков; деротационный маневр CDI (45, 149, 206, 238, 223), ротация нефиксированных сегментов (242, 259). Thompson (238) считает, что необходимо избегать коррекции больших деформаций более значений предоперационной мобильности и ограничивать коррекцию следующим образом: форма стержня по вогнутой стороне грудной дуги должна повторять степень изгиба позвоночника, отмеченную при рентгенографии лежа с боковым наклоном в сторону, соответствующую выпуклой стороне деформации дуги и противодуги. Фиксация должна вовлекать как можно меньше позвоночных сегментов, по возможности избегая мобильные нейтральные позвонки, для предотвращения передачи торсии на поясничную противодугу.Выбор уровня фиксации
Самое первое мнение о протяженности фиксации относится к 1938 году: Butte (52) считал, что фиксация должна включать дугу до конечных позвонков, замыкательные пластины которых параллельны на рентгенограмме в положении стоя. А Hibbs, Risser (120, 211) полагали, что протяженность фиксации должна ограничиваться позвонками, замыкательные пластины которых стали параллельны после наложения корригирующего корсета. В обоих случаях речь шла о протяженности костнопластической фиксации. В настоящее время описано много критериев выбора зоны и протяженности фиксации. На одном принципе сходятся большинство авторов: в зону фиксации при грудных деформациях должны включаться все позвонки, входящие в первичную дугу (94, 211, 217). King с соавт.(131) придерживались концепции фиксации до стабильного позвонка, который определяли по рентгенограмме стоя как позвонок, максимально ровно делящийся пополам срединной крестцовой линией. Дискутируется вопрос о селективной фиксации грудной дуги (146, 131): действительно ли сохранение большего числа нефиксированных сегментов предотвращает декомпенсацию, уменьшает степень дегенеративно-дистрофических изменений в нижнепоясничных отделах, и каковы должны быть характеристики поясничной противодуги, чтобы можно было рассчитывать на ее спонтанную коррекцию без нарушения баланса туловища (174, 175)? Large (146) показал, что поясничную дуги надо фиксировать если она более 50° или недостаточно мобильна. При комбинированном сколиозе, когда грудная и поясничная дуги равны или практически равны по величине, большинство авторов предлагаю фиксировать обе дуги (94, 115, 211, 199).
Концепцию уменьшения поясничной противодуги после селективной фиксации грудной дуги при деформациях второго типа подтверждена в работах Kalen, Conklin (127), однако, некоторые авторы отмечают (41), что это происходит не во всех случаях. Основным преимуществом селективной фиксации грудного отдела признается сохранение мобильности большего числа сегментов позвоночника, уменьшение зоны хирургического вмешательства, однако, подчеркивается (131), что судьба нефиксированных сегментов еще не ясна и корректная оценка возможно по прошествии 50-60 лет наблюдения. Существует мнение, что причиной декомпенсации может быть нарушение баланса между величинами грудной и поясничной дуг и расстояния между их вершинами при селективной фиксации грудной дуги (162): если вершина поясничной противодуги смещена влево на 2 и более см, пациент декомпенсирован, а позвоночник центрируется над вершиной противодуги, и спонтанная коррекция возможна только в зоне между нижним фиксированным сегментом и вершиной поясничной противодуги. Экспериментально на моделях к сходным выводам пришли Patwardhan с соавт. (192): декомпенсация есть результат неадекватного относительного расстояния между вершинами грудной и поясничной дуг в геометрии оперированного позвоночника.
Работы King H.A., Moe J.H., Bradford D.S., Winter R.B. (1983) является классической, однако, важно подчеркнуть, что во всех наблюдениях пациенты оперированы инструментарием Harrington; изложенные в этих работах (131, 174, 175) критерии для выбора зоны и протяженности фиксации, разработаны задолго до внедрения сегментарного инструментария, поэтому сформулированные выводы относительно основных вопросов не могут быть непосредственно и безоговорочно перенесены на техники сегментарного инструментария. Система CDI в отличие от дистракционного инструментария Harrington, фиксированного в двух точках и предполагающего некоторую мобильность между ними, предполагает жесткую фиксацию вследствие многоуровневого расположения элементов металлоконструкции и проведение деротационного маневра. Если пациенты оперируются CDI, а уровень и протяженность фиксации определяются по критериям King, баланс в сагиттальной и фронтальной плоскостях не всегда достижим, и зависит от типа деформации (206, 223). Исследователи (219, 202) доказали возможность сохранения большего количества нефиксированных сегментов, чем это предполагалось бы при планировании операции по критериям King, при сохранении хорошего баланса туловища. Многие авторы считают, что фиксация дистально должна быть минимальна, чтобы сохранить как можно больше мобильных сегментов в поясничном отделе (61, 89); их убеждение основывается на данных о высокой частоте дегенеративных изменений и болей у пациентов с идиопатическим сколиозом нижних нефиксированных сегментов (61, 89, 117), особенно при продлении фиксации ниже L3 (240). Однако, другими исследователями (69) показано, что дегенеративные изменения дисков в нижнепоясничных отделах в отдаленном периоде имеют место у всех пациентов со сколиозом вне зависимости от типа проведенного лечения (хирургическое, консервативное) и не зависят от каудального продления фиксации при инструментальной коррекции, а при формировании правильного сагиттального профиля частота и выраженность этих изменений не отличается от таковой в общей популяции (195).
Lenke (150), Cummings (66) показали, что метод классификации по King не достаточно надежный для точной характеристики деформаций различных типов. Интересное сообщение представил Lenke (151); за круглым столом конференции хирургов 28 докторам, занимающимся лечением сколиоза, предложено классифицировать 7 клинических наблюдений: определить тип деформации, метод лечения – передний или задний доступ, протяженность фиксации. Получены следующие данные: в 84%-90% случаев достигнуто единообразие в ответах, касающихся типа деформации, однако, высокая вариабельность была в ответах относительно метода лечения и проксимального (на 4 – 8 сегментов) и дистального (на 3 – 5 сегментов) уровней фиксации. Автор подчеркивает необходимость в разработке стандартизированных критериев по этим вопросам, выработки единой парадигмы лечения с целью оказания максимально качественной помощи пациентам. Множество мнений и научных исследований, выводы которых часто противоречат друг другу, не дают четкого руководства для практического вертебролога по данному вопросу. Одно из преимуществ инструментария Cotrel-Dubousset состоит в стабильной фиксации, не требующей применения внешней фиксации в послеоперационном периоде. Однако, ряд авторов используют корсеты (149). В случаях развития декомпенсации вследствие гиперкоррекции корсеты после операции могут играть корригирующую роль.
Деротация
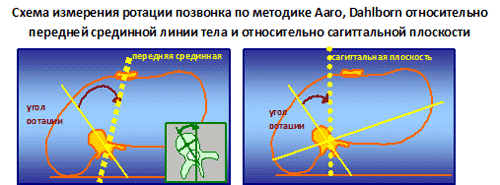 Исследование ротации вершинного позвонка по данным КТ безусловно более достоверно и точно, чем методиками, основанными на измерениях по обзорной рентгенографии, поскольку позволяет получить изображение тела позвонка в горизонтальной плоскости с четкими контурами без наложения дополнительных теней (6). Предложено несколько методик измерения аксиальной ротации методом КТ (121, 139). В настоящее время «золотым стандартом» для расчета ротации вершинного позвонка является методика Aaro, Dahlborn (124, 25). Предел ошибки метода 2,5º (67).
Исследование ротации вершинного позвонка по данным КТ безусловно более достоверно и точно, чем методиками, основанными на измерениях по обзорной рентгенографии, поскольку позволяет получить изображение тела позвонка в горизонтальной плоскости с четкими контурами без наложения дополнительных теней (6). Предложено несколько методик измерения аксиальной ротации методом КТ (121, 139). В настоящее время «золотым стандартом» для расчета ротации вершинного позвонка является методика Aaro, Dahlborn (124, 25). Предел ошибки метода 2,5º (67). Проводились исследования на кадаверном материале (256 компьютерных томограмм на 11 позвоночниках), которые подтвердили наивысшую точность измерения аксиальной ротации этой методикой. Средние различия между истинной ротацией и ротацией по данным КТ составило 0,6°, однако, а в случае комбинированной ротации в нескольких плоскостях ошибка достигает 7°. Т.о., главным требованием для получения точных данных является проведение строго перпендикулярных сканов через тело позвонка (142, 67), что достижимо только на уровне вершины деформации, а на уровне нейтральных позвонков, косо попадающих в скан, высока вероятность ошибки. Ротацию по КТ можно оценивать как абсолютную – угол от срединной или сагиттальной плоскости (67), или как относительную – относительно нейтрального позвонка (109). О результатах деротации инструментарием Harrington и Luque достаточно сообщений (203, 80, 26, 161, 133, 7, 23, 38), из которых следует заключение, что деротационный эффект при использовании данного инструментария не имеет места, а в отдаленном периоде позвоночник более значительно ротирован, чем до оперативного лечения. Вопрос о деротации позвоночника с использованием современного дорсального сегментарного инструментария до настоящего времени остается в центре дискуссии. Различные исследователи пытались оценить количественно ротационные изменения вершинного позвонка. По данным литературы, деротация CDI составляет от 9% до 40%.
Много публикаций сообщают, что применение CDI высоко эффективно в плане получения аксиальной деротации (67, 91, 41, 7). Cotrel Y., Dubousset J., Guillaumat M. (63) показали по данным КТ и методике Perdriolle, что при мобильных деформациях грудной и грудопоясничной локализации деротация составляет до 40%. Shufflebarger (221) сообщает о деротации 37%-39% для грудного вершинного позвонка и 22% для поясничного вершинного позвонка, измеренной как по КТ относительно сагиттальной плоскости, так и по методике Perdriolle. Cundy (67) говорит о средней деротации вершинного позвонка на 24% и на 26% при различных методах измерения.
 Однако, целый ряд исследователей показывают, что деротации не происходит (141, 45, 109, 6), а у части пациентов отмечено увеличение ротации (91, 7, 6). Исследователи сообщают о следующих величинах деротации: Lenke (148, 149) - относительно передней срединной линии 16% (на 5º: с 31º до 26º) и относительно сагиттальной плоскости 13% (на 2º: с 16º до 14º); Erker (91) - 14%; Ветрилэ С.Т. с соавт. (7) - в пределах 10°; Delorme (77) - в грудном отделе 3° (18%).
Однако, целый ряд исследователей показывают, что деротации не происходит (141, 45, 109, 6), а у части пациентов отмечено увеличение ротации (91, 7, 6). Исследователи сообщают о следующих величинах деротации: Lenke (148, 149) - относительно передней срединной линии 16% (на 5º: с 31º до 26º) и относительно сагиттальной плоскости 13% (на 2º: с 16º до 14º); Erker (91) - 14%; Ветрилэ С.Т. с соавт. (7) - в пределах 10°; Delorme (77) - в грудном отделе 3° (18%).При деротационном маневре происходит изменение плоскости максимальной деформации, т.е. деротация позвоночника «en bloc», в то время как сегментарная деротация не столь существенна (243, 145). В процессе перемещения позвоночника «en bloc» имеет место значительная сегментарная ротация за пределами зоны фиксации (259). К сходным выводам пришел Transfeldt (242); он также показал, что при двойных деформациях в некоторых наблюдениях вершинный позвонок нефиксированной поясничной противодуги увеличивал аксиальную ротацию на 10°.
Gardner-Morse, Stokes (98) производили деротационный маневр CDI на модели позвоночника с грудной сколиотической деформацией величиной 65º и кифозом 0º. После 90º деротации стержня грудной кифоз был восстановлен, а аксиальная ротация ухудшилась на 8º.
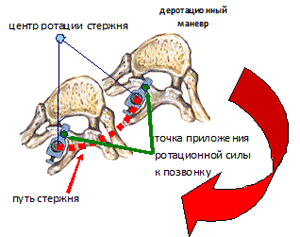 Возможно, объяснение состоит в следующем. Рассмотрим позвонок на 3 сегмента ниже апикального. Крючок, расположенный сзади оси производимой ротации, не контролируют тело позвонка в достаточной степени, чтобы обеспечить его деротацию, хотя обеспечивает коррекцию сагиттального профиля. Позвонок в целом смещается кзади и к срединной линии тела, при этом происходит некоторая деротация, а при движении крючка относительно дужки – возможно даже усиление ротации. Можно предположить, что при контроле тела позвонка (установка транспедикулярного винта) деротация будет существеннее, однако, Hamill (113) провел анализ коррекции CDI сколиотической деформации у 44 пациентов, сравнивая использование крючков и винтов в поясничном отделе, и пришел к выводу, что ротация позвонков после оперативного лечения существенно не меняется в обоих случаях.
Возможно, объяснение состоит в следующем. Рассмотрим позвонок на 3 сегмента ниже апикального. Крючок, расположенный сзади оси производимой ротации, не контролируют тело позвонка в достаточной степени, чтобы обеспечить его деротацию, хотя обеспечивает коррекцию сагиттального профиля. Позвонок в целом смещается кзади и к срединной линии тела, при этом происходит некоторая деротация, а при движении крючка относительно дужки – возможно даже усиление ротации. Можно предположить, что при контроле тела позвонка (установка транспедикулярного винта) деротация будет существеннее, однако, Hamill (113) провел анализ коррекции CDI сколиотической деформации у 44 пациентов, сравнивая использование крючков и винтов в поясничном отделе, и пришел к выводу, что ротация позвонков после оперативного лечения существенно не меняется в обоих случаях.Chanem (55) провел анализ трехплоскостного перемещения позвонка в процессе деротационного маневра CDI, используя оптоэлектронный метод. Получили следующие данные: трансляция и ротация смежных фиксированных и нефиксированных позвонков имеет одинаковое направление; ориентация крючка на нижнем фиксированном позвонке (за дужку, под дужку) влияет на его перемещение, а также на перемещение смежного с ним нефиксированного позвонка; аксиальная ротация вершинного позвонка при грудных деформациях увеличивалась, а при поясничных и грудопоясничных уменьшалась. Сходные данные получили Tredwell с соавт. (цит. по 55). Т.о., осевая ориентация верхушечного позвонка не может быть хорошим индикатором трехплоскостной коррекции (145), потому что значительные трехплоскостные изменения в форме позвоночника наблюдаемые при использовании CDI сочетаются с незначительной деротацией верхушечного позвонка. Это также подтверждает факт, что трехплоскостная коррекция позвоночника является в основном сдвигом всего зафиксированного позвоночника из фронтальной в более сагиттальную плоскость, нежели деротация индивидуальная одного позвонка. По данным анализа литературы (15) (216 наблюдений), получены следующие средние результаты: деротация вершинного позвонка, измеренного по переднезадней рентгенографии, составила 15%-40%, т.е. диапазон значений достаточно широк. Т.о., данные о деротации позвоночника при дорсальной коррекции деформации CDI чрезвычайно противоречивы, особенно при отсутствии унифицированной системы оценки и использовании различных способов измерения, и требуют дополнительного изучения.
.gif) Деформация позвоночника при диспластическом сколиозе являет сложной 3-х плоскостной, сочетающей в себе нарушения расположения позвоночника во фронтальной, сагиттальной и горизонтальной плоскостях, и описывается не только геометрическими измерениями физиологических дуг в различных проекциях, но еще локальной геометрической деформацией тел самих позвонков, называемой клиновидностью, и нарушением нормальных анатомических соотношений между передними и задними элементами позвонка, называемым торсией, а также клиновидной деформацией дисков (193, 139, 2, 212).
Деформация позвоночника при диспластическом сколиозе являет сложной 3-х плоскостной, сочетающей в себе нарушения расположения позвоночника во фронтальной, сагиттальной и горизонтальной плоскостях, и описывается не только геометрическими измерениями физиологических дуг в различных проекциях, но еще локальной геометрической деформацией тел самих позвонков, называемой клиновидностью, и нарушением нормальных анатомических соотношений между передними и задними элементами позвонка, называемым торсией, а также клиновидной деформацией дисков (193, 139, 2, 212). В клинической практике сколиотическая деформация обычно оценивается измерениями в двух проекциях, однако, эти двухплоскостные измерения не полно описывают истинную трехплоскостную деформацию сколиотического позвоночника, не позволяют достоверно судить о степени ротации, о торсионных изменениях (126, 73, 194). Лучшее понимание 3-х плоскостных характеристик сколиотического позвоночника дают предложенные техники реконструкции, основанные на стерео- и мультипланарной рентгенографии (194), а некоторые исследователи (Poncet (197)) даже предлагают новую классификацию деформаций, основываясь на трехплоскостных характеристиках.
 Parent (191) для выявления типичной формы деформированного позвонка при сколиозе исследовал 30 сколиотических позвоночников (472 позвонка), применяя методику трехплоскостной компьютерной реконструкции. Характерными признаками были: клиновидность тел, уменьшение ширины ножки дужки на вогнутой стороне, нарушение формы фасеточных суставов; все изменения в большей степени были выражены на вершине деформации, уменьшались в направлении от вершины; выраженность изменений возрастала с увеличением тяжести деформации. На вершине дуги средняя лордотическая деформация позвонка составляет 7,9°, сколиотическая – 6,8° (139). По данным морфометрического анализа Deacon (73) показал, что средняя протяженность позвоночника по передней поверхности (46,1 см) больше соответствующего показателя по задней поверхности (40,7 см) на протяжении структуральной деформации. Исследователи предлагают использовать мультипланарную КТ в предоперационном планировании для расчета ожидаемой коррекции с учетом анатомической деформации позвоночника. Т.о., при сколиозе имеют место определенные структуральные изменения тел и дисков (2), однако, какие изменение происходят с этими анатомическими образованиями в различных положениях пациентов и после оперативного лечения современным сегментарным инструментарием, данных в литературе нет.
Parent (191) для выявления типичной формы деформированного позвонка при сколиозе исследовал 30 сколиотических позвоночников (472 позвонка), применяя методику трехплоскостной компьютерной реконструкции. Характерными признаками были: клиновидность тел, уменьшение ширины ножки дужки на вогнутой стороне, нарушение формы фасеточных суставов; все изменения в большей степени были выражены на вершине деформации, уменьшались в направлении от вершины; выраженность изменений возрастала с увеличением тяжести деформации. На вершине дуги средняя лордотическая деформация позвонка составляет 7,9°, сколиотическая – 6,8° (139). По данным морфометрического анализа Deacon (73) показал, что средняя протяженность позвоночника по передней поверхности (46,1 см) больше соответствующего показателя по задней поверхности (40,7 см) на протяжении структуральной деформации. Исследователи предлагают использовать мультипланарную КТ в предоперационном планировании для расчета ожидаемой коррекции с учетом анатомической деформации позвоночника. Т.о., при сколиозе имеют место определенные структуральные изменения тел и дисков (2), однако, какие изменение происходят с этими анатомическими образованиями в различных положениях пациентов и после оперативного лечения современным сегментарным инструментарием, данных в литературе нет.Осложнения
Bridwell (48) изучал изменение длинны позвоночного канала после коррекции деформации по данным переднезадней и боковой рентгенографии; автор показал, что применение дорсального инструментария (ротационного и трансляционного маневра даже без прямой дистракции) для коррекции грудной деформации приводит к увеличению длинны позвоночного канала в среднем на 10,14 мм, причем при больших деформациях (81°-140°) среднее увеличение составляет 13,47 мм, а при средних деформациях (50° - 80°) – 8,34 мм; этот факт и может быть причиной сосудистых нарушений. В 1973 году Vauzelle, Stagnara (248), основываясь на 8-летнем опыте, описали и предложили к использованию методику контроля и предупреждения развития осложнений. Этот тест, названный именем одного из исследователей – «wake-up test Stagnara» - вошел в практику и в настоящее время является «золотым стандартом». Необходимо подчеркнуть, что представленный тест не дает информацию о развитии сенсорных расстройств и функции отдельных групп мышц. В литературе приводятся следующие данные по числу и характеру неврологических осложнений. Lenke (149) в серии из 95 пациентов CDI значительных неврологических осложнений не было (у нескольких пациентов развился транзиторный позиционный паралич большого кожного нерва бедра), что контрастирует с сообщением Brown L.P. (49). Михайловский М.В. с соавт. (14) в группе 24 пациентов, с идиопатическим сколиозом, оперированных CDI, сообщает о 3 случаях неврологических нарушений (раздражение нервного корешка имплантом, оживление сухожильных рефлексов нижних конечностей, гиперестезия параанальной зоны вследствие травматизации конуса спинного мозга). Takahashi (234) в группе 30 пациентов с идиопатическим сколиозом в одном случае получен неполный паралич обеих нижних конечностей; через 2 месяца отмечено полное восстановление.
По данным анализа зарубежной литературы (17 авторов) (15) сообщается о средней частоте неврологических осложнений при применении CDI 0,54% (7 случаев в 1239 наблюдениях). Использование SSEP при мониторировании спинного мозга позволяет выявить нарушения в двигательной сфере, особенно достоверно у пациентов без исходных неврологических нарушений (154, 190), однако, в случае сомнения (падения амплитуды потенциалов более чем на 50%) проводится «wake-up test Stagnara» Т.о., «wake-up test Stagnara» остается «золотым стандартом», и применялся нами в 100%. Важными осложнениями, зачастую влияющими на исход лечения, являются инфекционные. Факторами, определяющими возможность возникновения инфекционного осложнения, являются: продолжительность оперативного вмешательства, размер операционной раны, степень травмирования тканей, развитие краевого некроза тканей, имплантация в рану инородных тел. Мое (173) (1967) говорил в среднем 2% инфекционных осложнений в спинальной хирургии в сравнении с 7% при использовании металлических имплантов; сходные данные приводят другие авторы (23); ряд работ сообщают о 2%-3% (108, 140, 34). Раневая инфекция после хирургической коррекции сколиотической деформации развивается в 1% случаев (240).
Наиболее эффективным методом борьбы с инфекционными осложнениями является их предупреждение. Еще в 1967 году Мое (173) сообщил о снижении числа инфекционных осложнений с 7% до 1% при профилактическом применении антибиотиков; в настоящее время использование определенной схемы антибиотикопрофилактики является стандартом (15). Глубокая раневая инфекция, в принципе, может развиться в любое время после оперативного лечения с имплантацией металлоконструкции (60, 97), даже в отдаленном периоде. Установлено (208), что за развитие данного осложнения ответственна маловирулентная флора кожных покровов, а использование имплантов играет решающую роль в развитии воспаления, и лечить нужно путем удаления фиксатора первичным кожным закрытием и коротким курсом антибиотиков парентерально с учетом чувствительности микрофлоры (58). В 1993 году J. Dubousset (цит. по 58) публиковал данные развития поздней инфекции при наличии металлоконструкции у 18 пациентов (1%), что проявилось продолжающимся течением из отверстия свищевого хода, с температурой, без воспаления, с нормальными результатами лабораторных тестов и без рентгенологических изменений. Данные явления были отнесены за счет коррозии и гранулематозной реакции. Из 21 пациента, обследованных в 3 институтах позитивный рост культуры был только у 1 больного (стафилококк эпидермальный). Удаление стержней вызвало полное купирование процесса. Сходные данные приводят Gaine W.J. с соавт. (97). По данным зарубежной литературы (17 авторов) Михайловский (15) сообщает о средней частоте инфекционных осложнений 2,93% (38 случаев). Т.о., инфекционные осложнения в хирургии деформаций позвоночника имеют место, и важным аспектом является устранение факторов риска их развития. Было проведено интересное исследование. Banco (33) анализировал связь между частотой развития инфекционных осложнений в спинальной хирургии и участием постоянных хирургов или временно пришедших коллег в операциях в течение академического года. Не выявлено корреляции между частотой развития инфекционных осложнений и сменой сотрудников, приходом резидентов; самый высокий риск ра
Evarts (92) в 1971 году привел обзор литературы и 13 собственных наблюдений за период с 1958 по 1970 годы о развитии cast syndromа у пациентов со сколиозом, связанного с тракцией в процессе коррекции деформации. У 11 из 13 пациентов выполнялась коррекция дистрактором Harrington. Одна пациентка погибла; 5 проведено неоперативное лечение, 5 – оперативное. Михайловский, Садовой (13) приводят данные литературы о развитии cast-syndromа в 28 случаях из 16 398 клинических наблюдений оперативного лечения с применением дистрактора Harrington; сообщено об этом осложнении и при использовании иного инструментария (180, 65).
Barr (34) в группе 39 пациентов с идиопатическим сколиозом, которым проводилась хирургическая коррекция CDI, у 2 пациентов в послеоперационном периоде развился транзиторный синдром верхней мезентериальной артерии; в обоих случаях синдром купировался консервативно на фоне инфузионной терапии и декомпрессии желудочно-кишечного тракта через 2 - 5 дней.
Т.о., по данным литературы, редко отмечается развитие этого осложнения у пациентов, подвергшихся коррекции сколиотической деформации позвоночника инструментарием CD, а описание развернутой клинической картины с необходимостью применения хирургического лечения не отмечено, однако, следует подчеркнуть, что кроме классического cast-syndromа, у пациентов в послеоперационном периоде могут иметь место различные проявления гастроинтестинальных нарушений (гиперкислотность, регургитация, умеренные боли в эпигастрии, тошнота); так Dickson (198) сообщил о развитии подобных симптомов в 3%-4% наблюдений.
Потеря коррекции
Основной задачей хирургии деформаций позвоночника является получении коррекции и сохранение достигнутого эффекта на протяжении всей жизни пациента.Потеря коррекции является одной из основных и трудноразрешимых проблем вследствие существования множества причин, ее обуславливающих.
Стоков (20) при исследовании отдаленных результатов лечения 196 пациентов показал, что наибольшая потеря коррекции происходит в первые 2 года после оперативного лечения и значительно замедляется или прекращается с окончанием роста позвоночника. Мнение о том, что потеря коррекции максимально происходит в первый год после операции, а в последующем позвоночник относительно стабилизируется, разделяют и другие исследователи (110, 149, 234, 23, 12).
Чаще всего причинами потери коррекции вне зависимости от типа инструментария являются несостоятельность металлоконструкции (дислокация элементов, переломы стержней) (173, 205, 115, 41, 27, 118), неправильный выбор протяженности фиксации и уровней установки элементов (149), технические погрешности при установке элементов металлоконструкции (63, 60), развитие ложных суставов костного блока (171, 173, 71, 116, 198, 250, 240, 72), нарушение целостности кости или превышение силы дистракции прочности костной ткани (90), большой потенциал роста (7, 14); приложение значительной поперечно направленной силы в раннем послеоперационном периоде при выполнении различных медицинских манипуляций также может явиться причиной развития этого осложнения.
Приводятся следующие данные о потере коррекции после применения CDI: Cotrel, Dubousset (63) - средний срок наблюдения 2,9 лет, у пациентов, оперированных без технических ошибок, потеря коррекции менее 2º; у 3 пациентов с техническими погрешностями при проведении инструментальной фиксации потеря коррекции более 10º. Barr (34) - потеря коррекции поясничной дуги составила 13% (конструкция только на крючках), 5% (с применением винтов). Cundy (67) - средняя потеря коррекции через 14 месяцев 3,5º (от +2º до –11º). Delécrin (75) - потеря коррекции в течение 2 лет составила в среднем 3° (4,5%). Lenke (149) с своем исследовании зарегистрировал среднюю потерю коррекции в прямой проекции 5º в среднем отдаленном периоде 35 месяцев, что несколько больше предшествующих сообщений (211) Shufflebarger, Clark.
Ветрилэ С.Т. с соавт. (7): в отдаленный период до 1 года прослежено 8 пациентов. В 3 случаях отмечена потеря коррекции в пределах 10° при большом потенциале роста. У одного пациента диагностирован перелом дужки с дислокацией крючка и потерей коррекции; выполнен перемонтаж металлоконструкции, достигнуто восстановление 80% исходной коррекции.
Михайловский М.В. с соавт. (14) - потеря коррекции отмечена у 5 пациентов (из 15 пациентов; срок наблюдения более 6 месяцев), причем у первичной дуги она составила в среднем 7°, у противодуги – 8,5°.
Takahashi (234) в группе 30 пациентов с идиопатическим сколиозом после оперативного лечения CDI сообщает о следующих осложнениях: в одном случае отмечены переломы обоих стержней, причем бессимптомные; дислокация крючков - у 2 пациентов, переломы проксимального DDT у - 3, у 2 пациентов развился асептический бурсит, в 2 случаях рентгенологически подтверждены ложные суставы.
По сводным данным литературы (14) Михайловским получены следующие средние данные: потеря коррекции грудной дуги через 2 года –5,7°, поясничной противодуги – от 1° до 7°. Позднее (15) по материалом дополнительных источников автор сообщил, что потеря коррекции грудной дуги через 2 года –3,3°, поясничной противодуги –5,5°; средняя частота переломов стержней 0,38%, дислокация крючков и выстояние импланта – 3,78% (5 и 49 случаев соответственно).
Т.о., по литературным данным, в отдаленном периоде при использовании CDI потеря коррекции имеет место, однако, значительно меньше, чем при использовании предшествующих методик (239, 171); величина потери коррекции достаточно вариабельна, не всегда четко указываются причины диагностированных изменений; эти аспекты, на наш взгляд, значимы и требуют уточнения.
Дискутируется вопрос о необходимости удаления металлоконструкции после формирования спондилодеза при наличии жалоб у пациента. Значительные неудобства у худых людей может вызывать выступание элементов металлоконструкции. По данным Lenke (149), 3 худых пациента жаловались на боли и чувствительность, болезненность при пальпации над местом установки элементов металлоконструкции. В данном наблюдении не потребовалось удаления металлоконструкции, однако, часто происходит обратное: именно выстояние импланта служит показанием к повторной операции.
Приведем следующее исследование. Deckey J. (74) оценили динамику сагиттального плана у взрослых пациентов, которым была удалена металлоконструкция; они предъявляли жалобы на выстояние элементов металлоконструкции в верхнегрудном или поясничном отделах, умеренные боли. После удаления металлоконструкции у 4 пациентов (29%) отмечено усиление болевого синдрома и оседание позвоночника, несмотря на то, что в процессе операции у всех пациентов при тщательном оценке выявлен хороший задний спондилодез. Причиной этого может быть перелом в области заднего спондилодеза, формирование ложного сустава, нарушения в зоне перехода фиксированной части в нефиксированную. Авторы приходят к заключению, что полное удаление импланта не является оправданным, и при настоятельных жалобах пациентов возможна резекция выступающих элементов металлоконструкции, а одностержневая фиксация позвоночника CDI может устранить проблемы, связанные с болезненными выступающими частями металлоконструкции (27).
Боль после перенесенной операции может быть следствием прямого раздражающего действия элемента металлоконструкции при неточной его установке, реакцией позвоночника на изменение биомеханических параметров, проявлением дегенеративно-дисрофических изменений нефиксированных сегментов в отдаленном периоде (234), выстояние элементов металлоконструкции под кожей. В литературе имеются данные (62), когда тупые боли на стороне установки металлоконструкции послужили показанием к ее удалению, причем после удаления импланта в 71% наблюдений отмечено купирование болевого синдрома.
Редкие осложнения приведены в литературе при применении CDI.
Mueller (178) описали развитие левостороннего синдрома Горнера у пациентки 14 лет, которой выполнена хирургическая коррекция идиопатической сколиотической деформации CDI (фиксация от Т4 до L2). Симптом развился непосредственно после оперативного лечения. Авторы считают, что причиной могло быть преганглионарное повреждение при установке педикулярного крючка на уровне Т4 слева, хотя обычно это возможно только на уровне Т1-Т2; по-видимому, имел место анатомический вариант более дистального расположения симпатического ствола. Другой возможной причиной называется дистракция в процессе коррекции деформации (хотя величина послеоперационной коррекции была практически равна величине коррекции при рентгенограммах стоя с боковым наклоном). Через 6 месяцев симптом регрессировал, за исключением птоза.
Описан клинический случай (181) - изгиб (в среднем на 60º) обоих стрежней CDI на уровне переломов поясничных позвонков в результате автомобильного происшествия у пациентки 25 лет (9 лет после оперативного лечения идиопатического сколиоза).
Редким осложнением является развитие острого ситуационного психоза на этапе дооперационного обследования и послеоперационного лечения, первые симптомы которого депрессия и параноидальные мысли. В литературе такие осложнения описываются у взрослых пациентов на этапах гало-феморальной тракции, гипсовой иммобилизации и после хирургического лечения (Ponder (198) описал взрослых пациентов с этим осложнением), причем, от типа фиксации зависимости не выявлено. Во всех работах подчеркивается (60, 198), что взрослые пациенты менее толерантны и хуже адаптируются к психологическим и физиологическим проблемам, возникающим в процессе лечения, чем дети и подростки; мы не встретили в литературе упоминания о развитии осложнений связанных с психическими нарушениями у детей в процессе хирургического лечения сколиотической деформации, однако, в послеоперационном периоде такие факторы, как интенсивная боль, высокая температура, чувствительные нарушения, нарушения периодов сна и его продолжительности вследствие необходимости проведения определенных медицинских манипуляций могут быть причиной развития психологического истощения у пациентов любого возраста (Lazarus H.R., цит. по 60).
Разработка, освоение, внедрение и совершенствование металлоконструкций отражает процессы интеграции медицины и высокотехнологичных отраслей. Много модификаций к начальной системе Cotrel-Dubousset появилось, и было представлено несколько других систем, основанных на тех же самых принципах. И в настоящее время хирурги имеют в арсенале целый ряд дорсальных систем: Wisconsing segmental spinal system, Texas Scottish Rite Hospital (TSRH) system, Isola spine implant system, Moduloc posterior spinal system. Эти металлоконструкции принципиально сходны, но имеют некоторые конструктивные особенности, определяющие точное позиционирование элементов, удобства в использовании.
Исследования посвящались сравнению различных систем, их эффективности и безопасности. Была показана сходная трехплоскостная коррекция этих систем (76, 124, 50, 77, 101, 51, 260), а некоторые различия в степени коррекции во фронтальной плоскости и деротации связаны с различным соотношением транспедикулярных винтов и крючков, особенностями пациентов, их неравной исходной мобильностью (202), величиной исходной деформации (51) и вовсе не отражают различия в хирургической технике или особенности инструментария.
Различные клинические исследования показали лучшую коррекцию деформации, меньшую потерю коррекции, формирование правильного сагиттального профиля фиксированной части, возможность укорочения протяженности фиксации при использовании транспедикулярных винтов в сравнении с крючками или проволокой (152, 34, 50, 77, 113, 231), а биомеханические тесты на кадаверном материале показали, что транспедикулярные винты оптимальны для фиксации в грудном отделе, т.к. они значительно более устойчивы к разнонаправленным нагрузкам (Hackenberg (111)).
Американская академия ортопедов в сентябре 1993 года, изучив ряд отчетов экспертных организаций, сформулировала официальную позицию об использовании транспедикулярных винтов: «установка транспедикулярных винтов несет значительный потенциальный риск для пациента». Если в ходе оперативного вмешательства планируется использование транспедикулярных винтов, проводится предоперационное КТ сканирование поясничного отдела для оценки морфологии и расположения корней дуг. Некоторые исследователи считают, что после оперативного лечения также необходимо выполнение КТ для оценки положения винта.
До настоящего времени мало знаний о сложной морфологии сколиотических позвонков и отдельных их частей (200, 226, 213, 230, 169), необходимых для использования транспедикулярного инструментария (153, 184). Риск связан с повреждением нервных, сосудистых структур, внутренних органов (82, 245, 246, 251, 166, 82, 261, 36). Особенно это важно при проведении транспедикулярных винтов по вогнутой стороне и при тяжелых деформациях (точность проведения транспедикулярных винтов 42% против 62% без деформации (37)), у юных пациентов (возрастает риск пенетрации передней стенки тела позвонка (261)), а также у пациентов, сколиотическая деформация у которых есть одно из проявлений системной патологии; например, показано (224), что у пациентов с синдром Марфана помимо истончения ножек дуг и дужек позвонков на всех уровнях (на уровне L1-L3 ширина ножки дуги менее 5 мм, т.е. меньше минимального размера диаметра транспедикулярного винта), при наличии расширения дурального мешка имеется эрозия задней поверхности тел позвонков. Предоперационной планирование у таких пациентов должно обязательно включать КТ с точной оценкой величин анатомических структур.
Точность проведения транспедикулярных винтов варьирует в зависимости от их диаметра при использовании традиционной техники по данным различных сообщений от 45% до 85% (57, 245, 36), при использовании техники компьютерной мультипланарной реконструкции в хирургии – около 81%-95% (130, 28); при навигационном КТ-флюороскопическом определении ориентиров и векторов с помощью лазера на кадаверном материале показана точность до 99% (218).
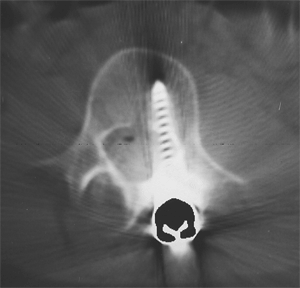 Пенетрация медиальной стенки ножки дужки винтом не всегда сопровождается неврологической симптоматикой. Допустимой установкой винтов считается: перфорация медиальной стенки менее 2 мм и латеральной - менее 6 мм (37). Пенетрация медиальной стенки дужки в грудном отделе в среднем на 1,5 мм (от 1 мм до 3 мм) возможна без неврологического дефицита (152), а на уровнях Т10 и L4 - до 4 мм (100). Эта область от 0 мм до 4 мм названа «эпидуральной безопасной зоной» (2 мм эпидуральное пространство и 2 мм субарахноидальное пространство). В поясничном отделе (88) среднее расстояние между ножками дужки и медиально расположенным дуральным мешком 1,5 мм. Другие исследователи (214) сообщали, что это безопасная зона составляет от 2 мм до 3 мм. Однако, у пациентов со сколиозом дуральный мешок и спинной мозг непосредственно прилежат к медиальной стенке ножки дужки по вогнутой стороне, поэтому любое повреждение медиальной стенке в такой ситуации приведет к развитию неврологических осложнений (153).
Пенетрация медиальной стенки ножки дужки винтом не всегда сопровождается неврологической симптоматикой. Допустимой установкой винтов считается: перфорация медиальной стенки менее 2 мм и латеральной - менее 6 мм (37). Пенетрация медиальной стенки дужки в грудном отделе в среднем на 1,5 мм (от 1 мм до 3 мм) возможна без неврологического дефицита (152), а на уровнях Т10 и L4 - до 4 мм (100). Эта область от 0 мм до 4 мм названа «эпидуральной безопасной зоной» (2 мм эпидуральное пространство и 2 мм субарахноидальное пространство). В поясничном отделе (88) среднее расстояние между ножками дужки и медиально расположенным дуральным мешком 1,5 мм. Другие исследователи (214) сообщали, что это безопасная зона составляет от 2 мм до 3 мм. Однако, у пациентов со сколиозом дуральный мешок и спинной мозг непосредственно прилежат к медиальной стенке ножки дужки по вогнутой стороне, поэтому любое повреждение медиальной стенке в такой ситуации приведет к развитию неврологических осложнений (153).Suk (233) изучил расположение транспедикулярных винтов в грудном отделе у 462 пациентов (330 из них с идиопатическим сколиозом) (4604 винта) в отдаленном периоде 2 года. Неправильное расположение винтов отмечено у 48 пациентов (1,5%), причем винты были проведены ниже в 33 случаях, латеральнее – в 18, выше – в 12 и медиальнее в 4 случаях. Неврологические осложнения, обусловленные положением винтов, развились в 0,8% случаев; из других осложнений отмечены интраоперационные переломы ножек дужек (7), резорбция костной ткани вокруг винта (4), инфекционные осложнения, пневмоторакс (208). Авторы приходят к выводу, что применение транспедикулярных винтов для коррекции деформаций позвоночника высоко эффективный и достаточно безопасный метод, но технически сложный; для минимизации осложнений, связанных с этой манипуляцией необходимо применение трехплоскостной реконструкции и навигационных технологий.
В распоряжении хирурга имеется выбор металлоконструкций, каждая из которых имеет свои преимущества и недостатки, но, по данным литературы, в целом дают сходные результаты. Современный уровень информационного и технического развития общества, успехи в изучении и моделировании различных материалов, процессов и систем позволяют разрабатывать революционные технологии во всех областях науки, в том числе и в медицине. Однако, именно неограниченность возможностей требует разумного подхода к реальным потребностям в решении каждой конкретной задачи и накладывает ограничение на скорейшее внедрение новых разработок. Поэтому так важно тщательно оценить все преимущества и возможные недостатки новой технологии (87), сравнить с предшествующим опытом, предположить, какие недостатки существующего метода может устранить новый, не ухудшая основных результатов.
Основываясь на данных литературы, можно заключить, что, несмотря на значительное количество публикаций относительно теоретических разработок и практических результатов применение CDI у пациентов со сколиотической деформацией позвоночника, ряд принципиальных вопросов остаются чрезвычайно дискутабельными.
Вопрос о степени послеоперационной коррекции во фронтальной плоскости инструментарием CD, ее техническом и разумном пределах, а также влияние исходной естественной мобильности на допустимую коррекцию однозначно не решен. Как объективно оценить мобильность позвоночника, прогнозировать послеоперационную коррекцию и планировать тактику оперативного лечения? Насколько эффективно достигается коррекция сагиттального профиля? Четких критериев нет. Диапазон числовых значений требует уточнений.
Наиболее противоречивы данные о деротации позвоночника; использование методик различной степени точности позволяет авторам делать взаимоисключающие выводы.