Минимально-инвазивная хирургия поясничного отдела позвоночника.
Kevin T. Foley, MD, Langston T. Holly, MD, and James D. Schwender, MD
Spine, 2003, N15S, pp.S26-S35
Вид исследования.
Обзорная статья.
Цель исследования.
Обзор современных миниинвазивных методик в хирургии поясничного отдела позвоночника (ПОП).
Исходные данные.
В различных областях современной хирургии миниинвазивные методики произвели значительную революцию. Хотя эти же принципы использовались в лечении заболеваний поясничных дисков многие годы, миниинвазивные методики поясничного спондилодеза получили развитие только сейчас. Целью операций с применением миниинвазивных технологий является уменьшение травматичности на этапах доступа, связанных с традиционным спондилодезом поясничного отдела, без ущерба в их эффективности и радикальности.
Методы.
Анализ собственного клинического опыта в миниинвазивном спондилодезе поясничного отдела позвоночника и соответствующих литературных данных.
Результаты.
Миниинвазивные доступы разработаны для общих спинальных процедур, таких как: передний и задний межтеловой спондилодез, заднебоковой спондилодез и внутренняя фиксация. Как и все новые хирургические методики миниинвазивный спондилодез имеет свою кривую обучения. В зависимости от методики имеются свои преимущества и недостатки. Так как эти техники новые и развивающиеся, необходимость в поддержке их потенциальных преимуществ в основном нес истематическая. В дополнение, имеется несколько работ описывающих отдалённые клинические исходы.
Заключение.
Предварительные клинические результаты говорят, что миниинвазивный спондилодез поясничного отдела будет иметь благоприятное влияние для лечения пациентов с заболеваниями позвоночника. Успешные результаты работ по отдалённым исходам необходимо подтвердить и дать возможность широкому внедрению миниинвазивного поясничного спондилодеза.
(Ключевые слова: спондилодез, поясничный отдел позвоночника (ПОП), миниинвазивный, перкутанный) Spine 2003; 28: S26-S35
Спондилодез является наиболее распространённым способом лечения заболеваний поясничного отдела позвоночника (ПОП), требующих стабилизации. Одними из недостатков традиционного открытого спондилодеза являются большой разрез и травматизация мягких тканей на этапе доступа. Это бывает необходимо для определения анатомических структур для введения винтов, достижения подходящей латерально-медиальной траектории введения и подготовки ложа для укладки трансплантата. Повреждение тканей на этапе доступа проявляется усилением послеоперационных болей, увеличением времени восстановления после операции, нарушением функции позвоночника. Поэтому развитие минимально травмирующих мягкие ткани хирургических методик без ущерба в радикальности и эффективности операции является важной проблемой спинальной хирургии.
Эта статья призвана осветить существующие миниинвазивные методики для традиционно выполняемых операций по спондилодезу, подчеркнуть преимущества и недостатки каждой из них.
Миниинвазивные доступы могут применяться при самых разных видах операций: ALIF (Anterior Lumbar Interbody Fusion – передний межтеловой спондилодез), PLIF (Posterior Lumbar Interbody Fusion – задний межтеловой спондилодез), TLIF (Transforaminal Lumbar Interbody Fusion – трансфораминальный межтеловой спондилодез), заднебоковой (межпоперечный) спондилодез и транспедикулярная фиксация.
Несмотря на ранние удовлетворительные клинические результаты необходимо помнить, что миниинвазивный спондилодез находится на ранней стадии развития и подведены лишь первоначальные итоги. Проведение проспективных исследований отдалённых результатов лечения является основанием для определения безопасности и эффективности миниинвазивного спондилодеза ПОП.
Миниинвазивная хирургия позвоночника.
Определение.Миниинвазивные методики стали золотым стандартом в лечении патологических состояний в различных хирургических дисциплинах. Как классический пример можно привести общую хирургию, где лапароскопическая холецистэктомия вытеснила традиционную открытую холецистэктомию как первичное оперативное лечение при заболеваниях желчного пузыря. Лапароскопический доступ связан с меньшей инвазивностью, лучшими отдалёнными послеоперационными результатами, уменьшением стоимости (в основном за счёт сокращения дней госпитализации).
Открытое выполнение спондилодеза ПОП связано с удлинением времени пребывания в стационаре и существенной стоимостью. Болезненность, связанная с существенной ятрогенной травмой мышц и мягких тканей на этапах доступа открытых вмешательств, является большой проблемой для хирурга. Многие авторы отмечают отрицательный эффект чрезмерного рассечения и ретракции мышц. Kawaguchi et al проанализировали влияние давления лезвия ретрактора на параспинальную мускулатуру. Определили, что повышение в сыворотке крови уровня ММ изоэнзима креатин фосфокиназы, как индикатор повреждения мышц, напрямую связано с силой и продолжительностью ретракции. Эти данные соответствуют исследованию Gejo et al, проанализировавших МР-снимки и силу мышц туловища у 80 пациентов после операций на ПОП. Они пришли к выводу, что повреждение поясничной мускулатуры напрямую связано со временем ретракции. Более того, выраженность болей в спине была значительно выше у тех пациентов, у которых продолжительность операции была больше. Styl и Willen выявили, что лезвия ретракторов могут повышать давление в мышцах до уровня ишемии. Meyer et al оценивали силу мышц туловища пациентов, перенёсших открытые операции на позвоночнике и пришли к выводу, что они значительно слабее тех, кто перенёс дискэктомию. Rantanen et al пришли к выводу, что пациенты с плохим результатом после спинальной хирургии, наиболее вероятно имеют персистирующие патологические изменения в параспинальной мускулатуре.
Для минимизации отдалённых эффектов повреждения мышц очевидное преимущество имеет применение миниинвазивного доступа. Кровопотеря во время открытых вмешательств часто бывает существенной и возникает необходимость в применении cell saverʼа и переливании крови. Для сравнения миниинвазивные методики ассоциируются со значительно меньшей кровопотерей. Менее травматичный хирургический доступ обуславливает меньшую выраженность болей, чем при открытой операции. Уменьшение выраженности послеоперационной боли приводит к уменьшению дозы наркотических анальгетиков, ранней активизации, сокращению времени пребывания в стационаре и быстрейшему возвращению к работе.
Ограничения.
Кроме существенных преимуществ миниинвазивных доступов имеются и некоторые недостатки. Как и при всех новых методиках, хирургический опыт и навыки развиваются постепенно. Очень важным является представление о пространственной анатомии позвоночника. В отличие от открытой операции, где необходимые ориентиры определяются напрямую, при миниинвазивном доступе на первый план выходит пространственное ориентирование и манипуляция в ограниченное поле. Только хорошее знание анатомии позволит хирургу успешно выполнить операцию. Миниинвазивные спинальные методики требуют лучшей технической оснащённости, чем соответствующие открытые операции. Хирург должен обладать значительным опытом и знаниями для работы через меньший доступ, используя специальные удлинённые инструменты, которые могут быть и байонетными. Несмотря на то, что эти операции могут быть выполнены с помощью бинокулярной лупы, для лучшей визуализации многие хирурги используют эндоскоп или микроскоп. Получаемое эндоскопом или микроскопом двухмерное изображение может создать проблемы для начинающих хирургов. Поэтому на ранних этапах частота осложнений в сравнении с открытой хирургией может быть выше.Миниинвазивные методики обычно требуют интраоперационной флюороскопии или навигации. Часто хирург для анатомической ориентации полагается на флюороскопическое изображение и навигационную систему. Поэтому у хирургов, не имеющих значительного опыта работы с двухмерными изображениями, могут возникнуть трудности для применения полученных данных в трёхмерном пространстве. Также остро могут встать финансовые вопросы. Миниинвазивная хирургия позвоночника требует использования относительно дорогого оборудования и инструментария. Хотя предварительные результаты выглядят многообещающими, остаётся недоказанной их эффективность в отдалённом периоде. Для доказательства их действительной эффективности необходимо проведение дальнейших исследований.
Эволюция минимально-инвазивного спондилодеза ПОП.
Одной из принципиальных причин для развития миниинвазивных методик спондилодеза является стремление минимизировать травматизацию мягких тканей, сопровождающую все открытые методики. По соответствующим причинам развивались стратегии для миниинвазивной фиксации ПОП. Первый доклад по использованию перкутанных педикулярных винтов сделал Magerl в 1982 году. Эта методика в первую очередь была предназначена для применения при травме. Основным недостатком был высокий риск инфицирования. Также неудобство заключалось в громоздких внешних узлах системы. В 1995 году Methews и Long описали использование перкутанных педикулярных винтов с продольными коннекторами, которые устанавливались подкожно. Риск инфекции уменьшался. К сожалению, методика сопровождалась высокой частотой не возникновения спондилодеза, вероятно связанной с наличием длинных плеч рычагов конструкций. Также его поверхностное расположение доставляло большие неудобства пациентам. Сравнительно недавно Foley с коллегами представили систему Sextant, позволяющую перкутанно в субфасциальном пространстве устанавливать винты и стержни (см. спинальная фиксация перкутанной системой). Другим способом миниинвазивной фиксации является трансламинарное проведение винтов в фасетки. Впервые описан для использования при открытой операции Magerlʼем. В дальнейшем эта техника начала применяться в менее инвазивной форме.В 1990-х, возросший опыт применения эндоскопической техники в общей хирургии и урологии способствовали развитию миниинвазивного переднего и ретроперитонеального доступов для спондилодеза ПОП. В 1995 году Methews et al и Zucherman et al предложили лапароскопический доступ для переднего межтелового спондилодеза ПОП. Затем McAfee et al описали свой опыт применения миниинвазивного бокового ретроперитонеального доступа для установки межтелового кейджа. Применение микроскопа для миниоткрытого ALIF впервые описал Mayer в 1997 году. Продолжают развиваться вариации методик включающих комбинации открытых и эндоскопических доступов.
Новые способы выполнения миниинвазивного спондилодеза и фиксации на уровне L5-S1 описаны MacMillan et al в 1996 году. Эта операция выполняется через подвздошный и крестцовый доступы под контролем ЭОП. Хотя авторы описывали успешные результаты, его использование остаётся ограниченным.
Leu и Hauser в 1986 году изобрели бипортальный транскутанный эндоскопический доступ для межтелового спондилодеза и последовательно докладывали о своей работе. Использовали губчатую кость и 7,5 мм канюлированный порт, введённый в межтеловой промежуток через заднебоковой транскутанный доступ. К несчастью, трансплантат резорбировался и спондилодез не сформировался. Затем Leu добавил оригинальную методику наружной фиксации. Хотя данная техника оказалась успешной, она состояла из трёх этапов (установка наружной фиксации, транскутанный спондилодез, удаление фиксации) и с ней было связано в 16% несостоятельность спондилодеза и в 8% - инфекционные осложнения.
В 1996 году, используя кадаверный материал и экспериментальных животных Boden et al разработали миниинвазивную методику для заднелатерального спондилодеза. Для развития спондилодеза у животных использовали костный морфогенетический белок (rhBMP-2, bone morphogenetic protein).
Система тубулярных ретракторов была впервые применена в 1994 году Foley и Smith для микродискэктомии. Система состоит из набора дилятаторов и тонкостенных тубулярных ретракторов различной длины. Доступ проводится последовательной дилятацией мышечных волокон в противовес грубому скелетированию. Вместо лезвий ретракторов используются тонкостенные (0,9 мм) тубулярные ретракторы даже при глубокой ране. Также, в отличие от пластинчатого ретрактора, тубус определяет округлый коридор через параспинальные ткани. Срединный мышечно-связочный аппарат остаётся интактным. Рабочий канал определённого размера позволяет осуществить декомпрессию и межтеловой спондилодез. Операция выполняется с помощью микроскопа, бинокулярной лупы, эндоскопа либо их сочетанием. Доступ через тубулярный ретрактор может использоваться для выполнения миниинвазивного спондилодеза с помощью заднебоковой методики (onlay), PLIF или TLIF. Также можно выполнить ELIF (extreme lateral approach) – экстремально боковым доступом. Далее даётся детальное описание различных методик для миниинвазивного спондилодеза ПОП.
Миниинвазивный передний межтеловой спондилодез ПОП (ALIF – Anterior Lumbar Interbody Fusion).
В 1932 году Carpenter впервые описал этот способ для лечения спондилолистеза. С этого времени методика претерпела значительные изменения и в настоящее время является широко используемой. Потенциальными преимуществами являются предотвращение эпидурального рубцевания, сохранение задних элементов позвоночного столба, уменьшение риска повреждения нервных структур. Используется широкий ассортимент имплантов и трансплантатов: аутотрансплантат из гребня подвздошной кости, цилиндрические костные штифты, кольца из бедренной аллокости, углеволоконные кейджи, металлические цилиндрические и кейджи с внешней резьбой.ALIF может быть выполнен изолированно. Но, учитывая низкую частоту возникновения спондилодеза, многие хирурги дополнительно выполняют заднюю фиксацию. Это особенно важно при спондилолистезе, нестабильности и относительно сохранённой высоте диска. Развитие перкутанной транспедикулярной фиксации сделало установку задних фиксирующих систем более простым и привлекательным.
С этой же целью могут быть использованы перкутанные трансламинарные фасеточные винты. ALIF первоначально был выполнен через большой открытый ретроперитонеальный доступ. Недавно представлены миниоткрытые ретроперитонеальные, лапароскопические трансперитонеальные и эндоскопические ретроперитонеальные доступы.
Лапароскопический трансперитонеальный ALIF.
Выполняется через три или четыре 1 или 2 см разреза, которые зависят от размеров пациента и необходимости в ретракции петель тонкой кишки. Обычно используется 1 или 2 ретракционных порта, 1 порт для камеры и 1 рабочий порт. Наиболее часто выполняемый лапароскопический доступ к уровню L5-S1. Это связано с ростральным расположением бифуркаций больших сосудов относительно этого промежутка. Задняя брюшинная стенка рассекается над промежутком, подлежащая клетчатка тупо отсепаровывается с целью сохранения парасимпатического сплетения. После выделения дискового пространства, через рабочий порт выполняется межтеловой спондилодез. Доступ к промежутку L4-L5 может быть достаточно сложным в связи с расположением бифуркации больших сосудов. В зависимости от индивидуальных анатомических особенностей, доступ может быть осуществлён между аортой и полой веной, либо после отведения их в правую или левую стороны. Другим фактором, затрудняющим проведение лапароскопического доступа, является наличие нисходящей илиолюмбальной вены, которую необходимо лигировать и пересечь.
Миниоткрытый ретроперитонеальный ALIF. Эта методика начинается с 3 или 4 см поперечного разреза немного левее от средней линии. Под контролем ЭОП определяют траекторию к интересующему промежутку. Доступ идёт через влагалище прямой мышцы живота к брюшине. Брюшина тупо сепарируется от боковой стенки живота до ретроперитонеального пространства. Для ретракции содержимого брюшной полости используется система самоудерживающих ретракторов, а для крупных сосудов используются ручные ретракторы. Выделяется необходимый уровень, затем следует дискэктомия и установка импланта, аутокости либо костного морфогенетического белка.
Эндоскопический ретроперитонеальный спондилодез ПОП.
Доступ впервые применён для урологических операций и впоследствии адаптирован McAfee et al для спондилодеза ПОП. Процедура может быть выполнена с использованием инсуфляции СО₂, баллонной инсуфляции или их комбинацией. Пациент укладывается на бок. LeHuec описал операцию с положением на спине. 2 или 3 см поперечный разрез кожи выполняется на необходимом уровне, в середине линии между 11 ребром и передней верхней подвздошной остью. Тупоконечным троакаром спускаются через мышечные массивы до ретроперитонеального пространства. После мануального подтверждения места нахождения в ретроперитонеальном пространстве, медленно начинают раздувать баллон до образования необходимой полости. Затем баллон извлекается, а для поддержания полости используют систему самоудерживающих ретракторов или инсуфляцию СО₂. Устанавливаются 3 порта: для ретракции, эндоскопа и рабочих инструментов. Рентген-контроль уровня. Оттягивают m.psoas, и, используя стандартную технику, выполняют дискэктомию и межтеловой спондилодез.
Результаты миниинвазивной ALIF-методики.
ALIF через лапароскопический трансперитонеальный доступ первоначально был встречен хирургами с энтузиазмом. Однако, как показал опыт, данная методика имеет некоторые недостатки в сравнении с миниоткрытым ретроперитонеальным ALIF. Одним из главных недостатков лапароскопической трансперитонеальной ALIF является риск развития ретроградной эякуляции у мужчин. Предположительно вызываемая повреждением верхнего гипогастрального сплетения. Zdeblick докладывал о 6 % ретроградной эякуляции в группе из 68 перенёсших лапароскопический ALIF пациентов. Для сравнения, Flynn и Price отметили возникновение данной патологии у 0,42% из 4500 при открытом ALIF. Также значительно ухудшается проведение лапароскопической ALIF на L4-L5 из-за наличия на этом уровне бифуркации больших сосудов.
В группе из 50 пациентов перенёсших ALIF на L4-L5 (25 по миниоткрытой методике, 25 - лапароскопически), Zdeblick и David определили значительную частоту осложнений (20% против 4%) в лапароскопической группе. Также сообщалось, что в 16% лапароскопических операций был неадекватный доступ. Этим пациентам смогли установить только по одному кейджу, тогда как при всех миниоткрытых операциях устанавливали по 2 кейджа. Для лапароскопического трансперитонеального ALIF характерны и другие осложнения, которые составили от 10 до 20%, включая переход на открытую операцию из-за неадекватности доступа, сосудистой или висцеральной травмы.
Для сравнения, миниоткрытый ALIF предлагает такие же преимущества, как и лапароскопический доступ (уменьшение объёма кровопотери, выраженности болевого синдрома, сокращение пребывания в стационаре), при этом отсутствуют некоторые вышеупомянутые недостатки. Миниоткрытый ALIF легче овладевается хирургами. Несмотря на недостатки, лапароскопический трансперитонеальный ALIF также может эффективно и безопасно выполняться. Он, в отличие от лапароскопической холецистэктомии, вытесняется миниоткрытой методикой. Ситуация схожа с лапароскопической аппендэктомией и открытой аппендэктомией. Та и другая методики пользуются приблизительно равной популярностью, потому что в отдалённом периоде различия в их исходах не прослеживаются.
Миниинвазивный PLIF (Posterior Lumbar Interbody Fusion – задний межтеловой спондилодез ПОП).
PLIF впервые был выполнен Clowardʼом в 1943 году, как метод одновременного дости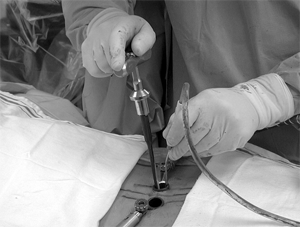 жения декомпрессии корешка и межтелового спондилодеза, у большого количества пациентов с грыжей диска ПОП. После дискэктомии в межтеловое пространство устанавливали трансплантат из гребня подвздошной кости. Cloward докладывал о хороших клинических результатах и высокой частоте возникновения спондилодеза. Однако многие другие хирурги не смогли добиться таких же успехов при PLIF. Частота осложнений была относительно высокой, включая и несостоятельность спондилодеза. Интерес к данной методике на время уменьшился. Энтузиазм к ней развился десятилетие назад после нескольких модификаций первоначальной методики. Определённую роль сыграло улучшение в технической оснащенности и развитие спинального инструментария. Steffe и Sitkowski докладывали об использовании педикулярных винтов и пластин как дополнение к межтеловому спондилодезу. Это позволило хирургам выполнять декомпрессию без риска нестабильности. Изобретение титановых кейджей и тщательно обработанных аллотрансплантатов улучшило структурную поддержку, уменьшило проседание и способствовало успешному развитию спондилодеза.
жения декомпрессии корешка и межтелового спондилодеза, у большого количества пациентов с грыжей диска ПОП. После дискэктомии в межтеловое пространство устанавливали трансплантат из гребня подвздошной кости. Cloward докладывал о хороших клинических результатах и высокой частоте возникновения спондилодеза. Однако многие другие хирурги не смогли добиться таких же успехов при PLIF. Частота осложнений была относительно высокой, включая и несостоятельность спондилодеза. Интерес к данной методике на время уменьшился. Энтузиазм к ней развился десятилетие назад после нескольких модификаций первоначальной методики. Определённую роль сыграло улучшение в технической оснащенности и развитие спинального инструментария. Steffe и Sitkowski докладывали об использовании педикулярных винтов и пластин как дополнение к межтеловому спондилодезу. Это позволило хирургам выполнять декомпрессию без риска нестабильности. Изобретение титановых кейджей и тщательно обработанных аллотрансплантатов улучшило структурную поддержку, уменьшило проседание и способствовало успешному развитию спондилодеза. 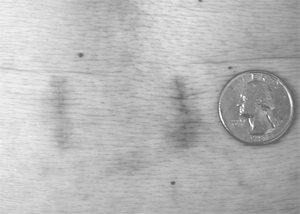
Техника.
Позднейшим усовершенствованием явилось применение миниинвазивной методики с использованием тубулярных ретракторов. Миниинвазивная PLIF-методика начинается 25 мм разрезом кожи в проекции диска, 2,5 см латеральнее от средней линии с двух сторон. Параспинальные мышцы тупо сепарируются дилятаторами METRx, которые под ЭОП-контролем устанавливаются над ламино-фасеточным переходом. Затем устанавливается подходящий тубулярный ретрактор. Тубусы толщиной 0,9 мм и длиной от 3 до 9 см. Мы обычно используем тубус диаметром 22 мм, в некоторых случаях и 26 мм тубус (рис.1). Выполняется гемиламинотомия с медиальной фасетэктомией. Костный материал сохраняется. Резецируется жёлтая связка, корешок осторожно отодвигается медиально. Затем выполняется дискэктомия, дистракция межтелового промежутка и обработка замыкательных пластин, используя специальный набор инструментов. Дисково
 е пространство заполняется собственной костью и обработанным аллотрансплантатом из кортикальной кости (кейджи также применяются.) Перкутанная установка педикулярных канюлированных винтов Sextant выполняется через те же разрезы после удаления тубулярных ретракторов.
е пространство заполняется собственной костью и обработанным аллотрансплантатом из кортикальной кости (кейджи также применяются.) Перкутанная установка педикулярных канюлированных винтов Sextant выполняется через те же разрезы после удаления тубулярных ретракторов.Результаты.
На данный момент выполнено 15 подобных операций (7 мужчин, 8 женщин, средний возраст – 61 год). Минимальное послеоперационное наблюдение составило 12 месяцев (12 – 20 месяцев). У 10 пациентов проводилась манипуляция на уровне L4-L5, у 5 - L5-S1. 6 пациентов имели дегенеративное заболевание диска и/или грыжу диска, 8 пациентов спондилолистез I, 1 пациент спондилолистез II. Один пациент имел только нейрогенную хромоту, 1 – только боль в спине, 4 - боль в спине и монорадикулярный синдром, 1 – боль в спине и двусторонний радикулярный синдром.
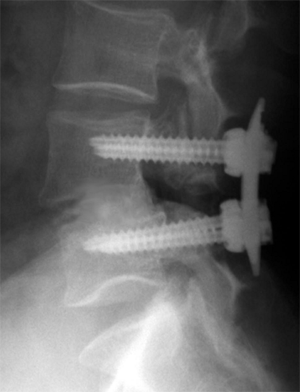
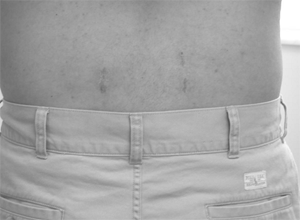
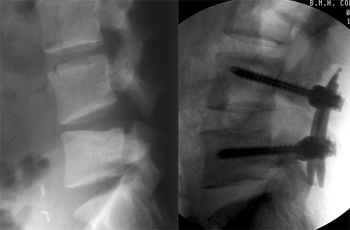
Миниинвазивный PLIF был успешно выполнен всем 15 пациентам. Ни в одном случае не пришлось переходить на открытое вмешательство. Педикулярные винты билатерально введены 14 пациентам и монолатерально 1 пациенту. На рис.2 разрез после миниинвазивного PLIF и перкутанного введения винтов и стержней. На рис.3 боковой снимок ПОП после PLIF и перкутанной фиксации. Осложнений не наблюдалось. Средняя длительность операции – 290 мин. Средний объём кровопотери – 190 мл. Средняя продолжительность пребывания в стационаре – 2,4 суток (от 2 до 4 дней). У всех наступило клиническое улучшение и по рентгенологическим критериям сформировался спондилодез (костное соединение, отсутствие движения, интактная фиксация).
Миниинвазивный TLIF (Transforaminal Lumbar Interbody Fusion – трансфораминальный межтеловой спондилодез ПОП).
Т рансфораминальный межтеловой спондилодез ПОП через монолатеральный задний доступ завоевал популярность в недавнее время. Межтеловой промежуток достигается выполнением монолатеральной фасетэктомии. При необходимости, выходящий корешок, пересекающий корешок и дуральный мешок могут быть определены и освобождены от компрессии. Для облегчения дискэктомии выполняется дистракция через задние элементы. После дискэктомии в дисковое пространство вводится структурная поддержка (аллотрансплантат или кейдж) и аутокость. Выполняется перкутанная задняя транспедикулярная фиксация. Также может быть выполнен артроспондилодез фасеток и/или межпоперечный спондилодез.
рансфораминальный межтеловой спондилодез ПОП через монолатеральный задний доступ завоевал популярность в недавнее время. Межтеловой промежуток достигается выполнением монолатеральной фасетэктомии. При необходимости, выходящий корешок, пересекающий корешок и дуральный мешок могут быть определены и освобождены от компрессии. Для облегчения дискэктомии выполняется дистракция через задние элементы. После дискэктомии в дисковое пространство вводится структурная поддержка (аллотрансплантат или кейдж) и аутокость. Выполняется перкутанная задняя транспедикулярная фиксация. Также может быть выполнен артроспондилодез фасеток и/или межпоперечный спондилодез.Монолатеральный доступ при TLIF-методике имеет некоторые преимущества перед PLIF-методикой. Вследствие более латерально расположенного доступа минимизируется тракция корешка и дурального мешка, уменьшается риск повреждения нервных структур. Более удобные манипуляции на элементах позвоночника, нет необходимости в мобилизации корешков, которые могут привести к рубцовым процессам. Хотя обе методики требуют дополнительной задней фиксации, при TLIF сохраняются срединные связки и костные структуры. Наконец при
 TLIF операционное время короче из-за монолатеральности доступа. Наиболее существенным недостатком TLIF является то, что он может применяться только при монолатеральной симптоматике для осуществления прямой декомпрессии.
TLIF операционное время короче из-за монолатеральности доступа. Наиболее существенным недостатком TLIF является то, что он может применяться только при монолатеральной симптоматике для осуществления прямой декомпрессии.Техника.
При TLIF также как и при PLIF применяются тубулярные ретракторы METRx. Разрез в 1 дюйм выполняется на расстоянии 45-50 мм латерально от средней линии. С противоположной стороны выполняется зеркальный разрез для введения перкутанных педикулярных винтов Sextant. Этот разрез может быть использован для сегментарной дистракции задних элементов и для выполнения прямой декомпрессии корешка (см. ниже). Рентгенологически определяется правильность положения (над фасеточным суставом). Последовательное применение дилятаторов для расширения доступа. Поверх них одевается 22 или 26 мм тубус необходимой длины. Выполняется тотальная фасетэктомия с помощью байонетного остеотома или высокоскоростной дрели. Удалённый костный материал освобождается от остатков суставного хряща и мягких тканей и сохраняется для дальнейшего использования в качестве аутотрансплантата в межтеловом промежутке. На этом этапе можно латерально резецировать жёлтую связку для того, чтобы визуализировать
 выходящий и пересекающий корешки. Осуществляется прямая декомпрессия. Фиброзное кольцо рассекается медиально и книзу по отношению к выходящему нерву. В редких случаях может потребоваться небольшая ретракция корешка. Далее, целесообразно выполнить дистракцию для лучшего визуализирования фиброзного кольца, достижения лучшего доступа к межтеловому промежутку и дальнейшей защиты выходящего корешка. Выполняется контрлатеральный разрез размером 1 дюйм (упомянутый ранее), специальный расширитель устанавливается между остистыми отростками для максимальной дистракции. Как альтернатива, контрлатерально устанавливается транскутанная педикулярная система Sextant, производится дистракция и провизионное затягивание. После выполнения дискэктомии может также понадобится дальнейшая дистракция при помощи межтелового дистрактора через тубус на ипсилатеральной стороне (рис.4).
выходящий и пересекающий корешки. Осуществляется прямая декомпрессия. Фиброзное кольцо рассекается медиально и книзу по отношению к выходящему нерву. В редких случаях может потребоваться небольшая ретракция корешка. Далее, целесообразно выполнить дистракцию для лучшего визуализирования фиброзного кольца, достижения лучшего доступа к межтеловому промежутку и дальнейшей защиты выходящего корешка. Выполняется контрлатеральный разрез размером 1 дюйм (упомянутый ранее), специальный расширитель устанавливается между остистыми отростками для максимальной дистракции. Как альтернатива, контрлатерально устанавливается транскутанная педикулярная система Sextant, производится дистракция и провизионное затягивание. После выполнения дискэктомии может также понадобится дальнейшая дистракция при помощи межтелового дистрактора через тубус на ипсилатеральной стороне (рис.4).Возможность изменения траектории тубулярного ретрактора позволяет хирургу достигать противоположной стороны промежутка для полной дискэктомии, используя специальные инструменты. Структурный аллотрансплантат или кейдж (зависит от предпочтения хирурга) устанавливается в промежуток вместе с аутокостью. При необходимости можно забрать губчатую кость подвздошного гребня используя трефинационную технику через 1 или 2 см разрез. Также можно использовать костный морфогенетический белок. Тубулярный ретрактор удаляется, и устанавливаются канюлированные педикулярные винты Sextant через существующий разрез. До окончательного затягивания блокирующих гаек производят компрессию и восстановление лордоза. На противоположной стороне также устанавливается система Sextant. Перед этим можно выполнить декомпрессию корешка на этой стороне, спондилодез фасеток и/или межпоперечный спондилодез через упомянутый тубулярный ретрактор METRx.
Результаты.
Проанализированы предварительные клинические результаты 12 пациентов, оперированных по этой методике. 7 пациентов с дегенеративным заболеванием диска, 5 со спондилолистезом. Средняя продолжительность операции составила 240 мин. Без интраоперационных осложнений. Во всех случаях проводился интраоперационный электромиографический мониторинг. Средняя величина кровопотери – 75 мл. Пребывание в стационаре – 1,7 суток (4 пациента выписаны на следующий день, 8 – на вторые сутки). У семерых из восьми пациентов радикулярная симптоматика исчезла сразу же после операции. Значительно сокращено использование наркотических анальгетиков. На сегодняшний день отсутствуют данные об осложнениях, несостоятельности конструкции и спондилодеза. Исходы и радиологические данные продолжают накапливаться и будут доложены минимум через два года наблюдений (рис.5,6).
Миниинвазивный заднебоковой спондилодез ПОП.
Заднебоковой спондилодез, используя поперечные отростки, межсуставные части и фасеточный сустав, был впервые описан Watkinsʼом в 1953 году. С этого времени он стал наиболее часто выполняемым методом спондилодеза и может быть использован при различных клинических состояниях. В 1996 году Boden et al описали миниинвазивный межпоперечный спондилодез с видеоподдержкой, без сопутствующей внутренней фиксации. Эта методика изучалась в кадаверной лаборатории, применялась на кроликах и обезьянах. Moskovitz упоминал об использовании схожей методики на человеке, но не оставил клинических деталей. Foley et al успешно выполнили миниинвазивный заднебоковой спондилодез с перкутанной транспедикулярной фиксацией в 2000 году и в 2001 опубликовали результаты.Техника.
Для доступа использовалась система тубулярных ретракторов METRx. Выполнялся 25 мм разрез кожи, последовательная установка дилятаторов под контролем ЭОП. Удалены мягкие ткани от фасеточного комплекса и дорсальной части поперечного отростка. Мобильный тубулярный ретрактор позволял визуализировать несколько сегментов через один разрез. Проводилась декортикация костных структур и забор губчатой части подвздошного гребня. Аутокость укладывалась на межпоперечную мембрану и декортицированную поверхность. Также использовался костный морфогенетический белок. После удаления ретракторов через те же разрезы устанавливались перкутанные транспедикулярные винты Sextant. В случае использования расширяющегося до 40 мм тубуса (X-tube METRx), позволяющего охватить межпоперечный интервал, через него же производилась установка винтов, стержней или пластин после укладки аутотрансплантата.
Endius, используя схожий метод, недавно разработал систему для
 заднебокового спондилодеза. После использования дилятаторов применялся специальный ретрактор, который устанавливался на латеральные фасетки между двумя ножками. Эндоскоп соединялся с ретрактором и обеспечивал хорошую видимость. Ретрактор на дне раны расширяется до 42 мм, открывая область между смежными поперечными отростками. Под контролем ЭОП через ретракторы устанавливались винты. Костные структуры подвергаются декортикации. Укладывается аутотрансплантат. Фиксирующая пластина устанавливается на головки винтов через ретрактор, и конструкция окончательно затягивается гайками.
заднебокового спондилодеза. После использования дилятаторов применялся специальный ретрактор, который устанавливался на латеральные фасетки между двумя ножками. Эндоскоп соединялся с ретрактором и обеспечивал хорошую видимость. Ретрактор на дне раны расширяется до 42 мм, открывая область между смежными поперечными отростками. Под контролем ЭОП через ретракторы устанавливались винты. Костные структуры подвергаются декортикации. Укладывается аутотрансплантат. Фиксирующая пластина устанавливается на головки винтов через ретрактор, и конструкция окончательно затягивается гайками.Результаты.
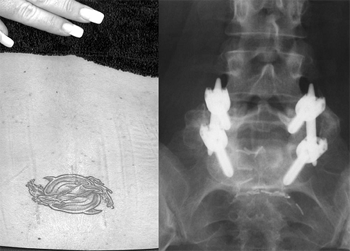
Насколько нам известно, не было ни одной опубликованной серии материалов по миниинвазивному заднебоковому межтеловому спондилодезу. Используя METRx и Sextant мы выполнили несколько подобных операций (рис.7). Во всех случаях развился устойчивый спондилодез. Но мы всё-таки склоняемся больше к миниинвазивным межтеловым методикам.
Перкутанная фиксация позвоночника.
Существует два вида перкутанной спинальной фиксации ПОП - с использованием фасеточных винтов и педикулярных винтов. Фасеточные винты фиксируют позвоночник in situ и могут использоваться только при интактных задних элементах (например, после ALIF). Перкутанные педикулярные винты наоборот, используются после задней декомпрессии (например, после миниинвазивного PLIF с гемиламинотомией и медиальной фасетэктомией) или же при пороке развития задних отделов (например, литический спондилолистез). Использование педикулярных винтов актуально при необходимости корригирующих усилий и для компрессии межтелового импланта. По этим причинам для миниинвазивной фиксации ПОП мы предпочитаем педикулярные винты.Установка перкутанных педикулярных винтов начинается с определения точки и траектории введения. Может использоваться ЭОП или навигация. Спинальная игла вводится в точке, отстоящей на 4-5 см от средней линии, в направлении к середине ножки (определяется на боковом снимке). Для педикулярной фиксации после проведения PLIF, разрез расширяют латерально. В передней проекции иглу устанавливают у латерального края ножки. Под рентгенконтролем игла проводится через ножку в переднюю треть тела в латеро-медиальном направлении. Техника схожа с выполнением вертебропластики. Затем производят разрез кожи в месте стояния иглы размером 15 мм. Убирают внутренний стилет иглы и проводят спицу-направитель. Игла убирается, остаётся только спица. Через спицу последовательно проводят дилятаторы. Оставляют только наружный, призванный защитить мягкие ткани при манипуляции метчиком. Далее через спицу в ножке метчиком прорезается резьба. Так же могут быть использованы шило и щуп для создания пилотного отверстия в ножке. При желании можно визуализировать ножку через тубус.
Система Sextant состоит из специальных канюлированных педикулярных винтов с полиаксиальными головками, опор винтов, инсёртера и предизогнутого стержня. Винты вставляются в опоры. Манипулируя опорами винтов, производят выравнивание головок винтов для последующего проведения стержня. К опорам винтов присоединяют инсёртер, который образует геометрически точную траекторию, пересекающую головки винтов. С помощью инсёртера перкутанно проводят стержень через головки винтов, и провизионно затягивают блокирующие гайки. Перед окончательным затягиванием и сепарацией гайки производят компрессию (или дистракцию). Инсёртер и опоры удаляются, оставляя в ране завершённую конструкцию.
Результаты.
Перкутанная фиксация системой Sextant выполнена 63 пациентам в Университете Теннеси с марта 2000 года. 39 из них наблюдались минимум в течение 12 месяцев (12-37 месяцев, среднее – 22 месяца). Из которых, 22 - мужчины и 17 - женщины. Возраст, от 23 до 80 лет (среднее – 46 лет). 17 пациентов с истмическим спондилолистезом (11 – I степени, 5 – II степени, 1 – III степени), 15 – с дегенеративным спондилолистезом, 6 – с дегенеративным заболеванием диска и 1 – с травмой (дистракционно-флексионный механизм). Два пациента после ранее перенесенного открытого вмешательства, без признаков возникновения спондилодеза. Всем больным выполнены соответствующие миниинвазивные операции: 25 ALIF, 1 миниинвазивный ретроперитонеальный спондилодез ПОП, 1 заднелатеральный (onlay) спондилодез (METRx) и 12 миниинвазивных PLIF и TLIF. 37 пациентов с патологией на одном уровне (1, L2-L3; 1,L3-L4; 16,L4-L5; 19,L5-S1). Средний объём кровопотери при транскутанной установке винтов/стержней составил 25 мл (четырёхвинтовая конструкция). Средняя продолжительность госпитализации – 2,1 суток. У всех пациентов клинически констатировано улучшение и по рентгенологическим критериям развился твёрдый спондилодез. 27 больных с отличным исходом, 12 с хорошим (по модифицированной шкале MacNab). Одному пациенту выполнена переустановка выпавшей гайки спустя 1 месяц после операции. Инцидент прошёл асимптоматично, пациент чувствовал себя хорошо. Операция выполнена в амбулаторном порядке. Это произошло в самом начале нашего клинического опыта. Дизайн гаек впоследствии был изменён. Никаких других технически обусловленных проблем не отмечалось.
Дальнейшее развитие миниинвазивной хирургии позвоночника.
Будущее выглядит довольно обнадеживающим. Новые технологии позволяют хирургам эффективно выполнять большой комплекс спинальных процедур, используя методики, минимизирующие травматизацию тканей. Перкутанная методика, вероятно, вскоре вытеснит многие из традиционных методик и станет золотым стандартом. Успехи в навигационной технологии, робототехнике и генной инженерии будут способствовать развитию миниинвазивной спинальной хирургии.